Meningită
| Meningită | |
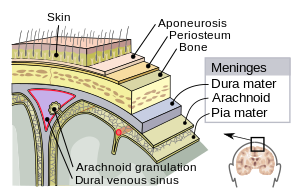 Meningele sistemului nervos central: dura mater, arahnoida și pia mater. | |
| Specialitate | neurologie boli infecțioase |
|---|---|
| Simptome | cefalee[1] febră[1] greață[1] photophobia[*][1] meningeal syndrome[*][1] vomă |
| Cauze | Streptococcus pneumoniae Neisseria meningitidis Haemophilus influenzae Listeria monocytogenes[*] virus cranial leak of cerebrospinal fluid[*][2] |
| Metodă de diagnostic | neurological examination[*] lumbar puncture[*] microscop optic Cultură microbiologică viral culture[*] reacție de polimerizare în lanț |
| Clasificare și resurse externe | |
| ICD-9 | 320–322 |
| ICD-10 | G00–G03 |
| ICD-11 | |
| ICD-9-CM | 322[3] 322.9[3][4] |
| DiseasesDB | 22543 |
| MedlinePlus | 000680 |
| eMedicine | med/2613 emerg/309 emerg/390 |
| Patient UK | Meningită |
| MeSH ID | D008581 |
| Modifică date / text | |
Meningita este o inflamație a membranelor de protecție care învelesc creierul și măduva spinării, cunoscute sub denumirea colectivă de meninge.[5] Inflamația poate fi provocată de infecția cu virusuri, bacterii sau alte microorganisme, sau, în cazuri mai rare, de anumite medicamente.[6] Meningita poate fi letală din cauza proximității inflamației față de creier și măduva spinării; prin urmare, afecțiunea este clasificată drept urgență medicală.[5][7]
Cele mai frecvente simptome ale meningitei includ: durere de cap și redoare (înțepenirea cefei) asociate cu febră, confuzie sau nivel scăzut de conștiență, vărsături și intoleranță la lumină (fotofobie) sau zgomot (fonofobie). De regulă, copiii prezintă numai simptome nespecifice, cum sunt iritabilitatea și somnolența. Prezența unei erupții cutanate poate indica o anumită cauză a meningitei; de exemplu, meningita cauzată de meningococ poate fi însoțită de o erupție cutanată caracteristică.[5][8]
Diagnosticul de meningită este stabilit sau exclus în urma efectuării unei puncții lombare. Procedura constă în introducerea unui ac în coloana vertebrală în scopul prelevării unei mostre de lichid cefalorahidian (LCR) care înconjoară creierul și măduva spinării. Analiza LCR se efectuează în cadrul unui laborator medical.[7] Tratamentul primar în cazul meningitei acute constă în administrarea imediată de antibiotice și, în unele cazuri, de medicamente antivirale. De asemenea, se pot administra corticosteroizi pentru a împiedica eventualele complicații în urma inflamației excesive.[7][8] Meningita poate determina consecințe de durată, cum sunt pierderea auzului, epilepsie, hidrocefalie și deficiențe cognitive, îndeosebi dacă nu este tratată prompt.[5][8] Unele forme de meningită (cum sunt cele asociate infecției cu meningococ, Haemophilus influenzae tip B, pneumococ sau cu virusul oreionului) pot fi prevenite prin imunizare.[5]
Semne și simptome[modificare | modificare sursă]
Caracteristici clinice[modificare | modificare sursă]
În cazul adulților, cel mai frecvent simptom de meningită este durerea de cap severă, care se produce în aproape 90% din cazurile de meningită bacteriană, urmat de rigiditatea cervicală (incapacitatea de a înclina capul înainte din cauza înțepenirii mușchilor cefei și a tensiunii musculare sporite).[9] În general, prezența concomitentă a următoarelor trei semne este specifică bolii: rigiditate cervicală, febră subită și stare mintală alterată; totuși, cele trei semne nu se manifestă împreună decât în 44–46% din cazurile de meningită bacteriană.[9][10] Dacă niciunul dintre cele trei semne nu este prezent, probabilitatea de meningită este extrem de redusă.[10] Alte semne asociate frecvent meningitei includ fotofobia (intoleranța la lumină puternică) și fonofobia (intoleranța la zgomot puternic). Adesea, copiii mici nu prezintă simptomele menționate mai sus, ci doar o stare de iritabilitate, însoțită de o stare generală deteriorată.[5] Fontanela (moalele capului) se poate inflama în cazul nou-născuților cu vârsta sub 6 luni. Alte simptome care deosebesc meningita de alte boli mai puțin grave în cazul copiilor sunt: durere la nivelul membrelor inferioare, extremitățile reci și anomalii ale culorii pielii.[11][12]
Rigiditatea cervicală se manifestă în 70% din cazurile de meningită bacteriană în rândul adulților.[10] Alte semne ale meningismului includ prezența semnului Kernig sau a semnului Brudzinski. Pentru depistarea semnului Kernig, pacientul trebuie să se afle în decubit, cu coapsele și genunchii îndoiți la 90 de grade. În cazul persoanelor cu semn Kernig pozitiv, durerea limitează extensia pasivă a genunchilor. Semnul Brudzinski pozitiv constă în flectarea cefei care produce flexia involuntară a coapselor și genunchilor. Deși semnul Kernig și semnul Brudzinski sunt utilizate frecvent pentru stabilirea diagnosticului de meningită, sensibilitatea acestor teste este limitată.[10][13] Totuși, acestea au o specificitate ridicată în cazul meningitei, manifestându-se rareori în alte boli.[10] Un alt test, de accentuare a durerii de cap prin mișcare bruscă, ajută la stabilirea diagnosticului de meningită în cazul persoanelor cu febră și cefalee. Pacientului i se cere să își rotească rapid capul pe plan orizontal; dacă mișcarea nu accentuează durerea de cap, probabilitatea ca acesta să sufere de meningită este scăzută.[10]
Meningita provocată de bacteria Neisseria meningitidis (cunoscută sub denumirea de „meningită meningococică”) poate fi deosebită de alte forme de meningită prin faptul că poate debuta cu purpură, cu evoluție rapidă.[11] Purpura este o erupție de pete roșii, mici, neregulate, hemoragice („peteșii”) în zona toracelui, pe membrele inferioare, membranele mucoase, conjunctivă și (ocazional) pe palme sau pe tălpi. Leziunile nu își schimbă culoarea, roșeața nedispărând prin apăsare cu degetul sau cu un pahar din sticlă. Deși purpura nu este neapărat prezentă în cazul meningitei meningococice, simptomul este caracteristic acestei boli; totuși, poate apărea în cazul meningitei provocate de alte bacterii.[5] Alte simptome care pot oferi indicii privind cauza meningitei sunt cele care însoțesc boala „mână-gură-picior” și herpesul genital, ambele afecțiuni fiind asociate cu diverse forme de meningită virală.[14]
Complicații în faza inițială[modificare | modificare sursă]

În faza inițială a bolii pot apărea și alte probleme care pot necesita tratamente specifice și care, în unele cazuri, pot indica o gravitate mai mare a bolii sau un prognostic mai pesimist. Infecția poate declanșa o stare septică, sindromul de răspuns inflamator sistemic sau scăderea tensiunii arteriale, accelerarea ritmului cardiac, temperatură corporală ridicată sau neobișnuit de scăzută și accelerarea ritmului respirației. În faza de început a bolii se poate produce o scădere puternică a tensiunii arteriale, îndeosebi, dar nu exclusiv în cazul meningitei meningococice; aceasta poate determina irigarea insuficientă a altor organe.[5] Coagularea intravasculară diseminată, activarea excesivă a coagulării, poate obstrucționa fluxul sangvin către organe, crescând în mod paradoxal riscul de hemoragie. În cazul meningitei meningococice se poate produce cangrenarea membrelor.[5] Infecțiile cu meningococ și pneumococ severe pot provoca hemoragii la nivelul glandelor suprarenale, determinând sindromul Waterhouse-Friderichsen, care este adesea letal.[15]
Țesutul cerebral se poate inflama, presiunea din interiorul craniului poate crește, iar inflamarea creierului poate provoca hernierea acestuia la baza craniului. Acest fapt se caracterizează prin scăderea nivelului de conștiență, pierderea reflexului pupilar fotomotor și adoptarea unei posturi anormale.[8] De asemenea, inflamarea țesutului cerebral poate obstrucționa fluxul normal de lichid cefalorahidian în zona creierului (hidrocefalie).[8] Convulsiile pot apărea din diverse motive; în cazul copiilor, convulsiile sunt frecvente în fazele de început ale meningitei (în 30% din cazuri), fără a indica neapărat cauza bolii.[7] Convulsiile pot fi rezultatul presiunii ridicate și inflamării țesutului cerebral.[8] Convulsiile focale (convulsii care implică un membru sau o parte a corpului), convulsiile persistente, cele cu manifestare târzie și cele dificil de controlat cu medicamente indică un prognostic pe termen lung mai rezervat.[5]
Inflamarea meningelui poate provoca anomalii ale nervilor cranieni, un grup de nervi cu originea în trunchiul cerebral care asigură inervația capului și a gâtului și care controlează, printre altele, motilitatea oculară, mușchii feței și auzul.[5][10] Simptomele vizuale și pierderea auzului pot persista după încheierea unui episod de meningită.[5] Inflamarea creierului (encefalită) sau a vaselor de sânge din creier (vasculită cerebrală), precum și formarea de cheaguri de sânge în vene (tromboză venoasă cerebrală), pot provoca stări de slăbiciune, pierderea sensibilității sau anomalii ale mișcărilor sau funcțiilor părților corpului inervate de nervii care își au rădăcina în zona afectată a creierului.[5][8]
Cauze[modificare | modificare sursă]
De obicei, meningita este cauzată de o infecție cu microorganisme. Majoritatea infecțiilor se datorează virusurilor,[10] urmate cel mai frecvent de infecțiile cu bacterii, fungi și protozoare.[6] De asemenea, poate fi provocată de diverse cauze neinfecțioase.[6] Termenul meningită aseptică se referă la cazurile de meningită în care nu se poate demonstra infecția bacteriană. Acest tip de meningită este de obicei provocat de virusuri, dar poate apărea și din cauza unor infecții bacteriene care au fost deja tratate parțial, când bacteriile dispar din meninge, sau agenții patogeni infectează un spațiu adiacent meningelui (de exemplu sinuzită). Endocardita (o infecție a valvelor cardiace cu difuzia unor mici grupuri de bacterii în circulația sanguină) poate provoca meningită aseptică. Meningita aseptică poate fi, de asemenea, rezultatul infecției cu spirochete, un tip de bacterii care includ Treponema pallidum (cauza sifilisului) și Borrelia burgdorferi (cunoscută prin faptul că provoacă boala Lyme). Meningita poate fi întâlnită în malaria cerebrală (malarie care infectează creierul) sau meningita amibiană, o meningită produsă de infecția cu amibe precumNaegleria fowleri, contractată din surse de apă dulce.[6]
Bacterii[modificare | modificare sursă]
Tipurile de bacterii care provoacă meningita bacteriană sunt diferite, în funcție de grupa de vârstă în care se încadrează persoanele infectate.
- La copiii prematuri și nou-născuți cu vârsta de până la trei luni, cauzele frecvente sunt streptococii de grup B (subtipurile III, care populează în mod obișnuit vaginul și reprezintă cauza principală de infecție în prima săptămână de viață) și bacteriile care se găsesc în mod normal în tractul digestiv, cum este Escherichia coli (purtător al antigenului K1). Listeria monocytogenes (serotipul IVb) poate afecta nou-născutul și apare în caz de epidemii.
- Copiii mai mari sunt cel mai frecvent afectați de Neisseria meningitidis (meningococ) și Streptococcus pneumoniae (serotipurile 6, 9, 14, 18 și 23) iar cei sub cinci ani, de Haemophilus influenzae tip B (în țările în care nu se efectuează vaccinarea).[5][7]
- La adulți, Neisseria meningitidis și Streptococcus pneumoniae reprezintă, împreună, 80% din cauzele de meningită bacteriană. Riscul infecției cu Listeria monocytogenes este crescut la persoanele cu vârsta de peste 50 de ani.[7][8] Introducerea vaccinului pneumococic a scăzut ratele de meningită pneumococică atât la copii, cât și la adulți.[16]
Traumatismele craniene recente pot permite pătrunderea bacteriilor de la nivelul cavității nazale în spațiul meningeal. În mod similar, dispozitivele amplasate la nivelul creierului și meningelui, de exemplu șunturi cerebrale, drenuri extraventriculare sau rezervoare Ommaya, pot determina un risc crescut de meningită. În aceste cazuri, este mai probabilă infecția cu Stafilococi, Pseudomonas, și alte bacterii Gram-negative.[7] Acești agenți patogeni sunt de asemenea asociați cu meningită la persoanele cu sistem imunitar deficitar.[5] O infecție la nivelul capului și gâtului, cum este otita medie sau mastoidita, poate duce la meningită în cazul unui procentaj redus de persoane.[7] Persoanele cu implanturi cohleare pentru pierderea auzului prezintă un risc mai mare de meningită pneumococică.[17]
Meningita tuberculoasă, care este o meningită provocată de Mycobacterium tuberculosis, este mai frecventă la persoanele din țările în care tuberculoza este endemică, dar este de asemenea întâlnită la persoane cu probleme imunitare cum este SIDA.[18]
Meningita bacteriană recurentă poate fi provocată de malformații anatomice persistente, fie congenitale, fie dobândite, sau de tulburări ale sistemului imunitar.[19] Defectele anatomice permit continuitatea dintre mediul extern și sistemul nervos. Cauza cea mai frecventă de meningită recurentă este fractura craniană,[19] în special fracturile care afectează baza craniului sau care se extind spre sinusuri și stânca temporalului.[19] Aproximativ 59% din cazurile de meningită recurentă se datorează unor astfel de anomalii anatomice, 36% se datorează unor deficite imunitare cum este deficitul de complement, care predispune mai ales la meningita meningococică recurentă, și 5% se datorează infecțiilor curente în zone adiacente meningelor.[19]
Virusuri[modificare | modificare sursă]
Virusurile care provoacă meningită includ enterovirusuri, virusul Herpes simplex de tip 2 (și mai puțin frecvent de tip 1), virusul Varicella zoster (cunoscut prin faptul că provoacă vărsat de vânt și zona zoster), virusul urlian, HIV și VCML.[14]
Fungi[modificare | modificare sursă]
Există un număr de factori de risc pentru meningita fungică, inclusiv utilizarea medicamentelor imunosupresoare (cum ar fi terapia de după transplantul de organe), HIV/SIDA,[20] și pierderea imunității asociată cu înaintarea în vârstă.[21] Este mai puțin frecventă la cei cu sistem imunitar normal[22] dar a apărut prin medicație contaminată.[23] Debutul simptomelor este de obicei treptat, cu dureri de cap și febră prezente cu cel puțin două săptămâni înaintea diagnosticului.[21] Cea mai frecventă formă de meningită fungică este meningita criptococică provocată de Cryptococcus neoformans.[24] În Africa, se estimează că meningita criptococică este cauza cea mai frecventă a meningitei [25] și reprezintă 20–25% dintre decesele legate de SIDA în Africa.[26] Alți agenți fungici frecvenți includ specii de Histoplasma capsulatum, Coccidioides immitis, Blastomyces dermatitidis și Candida.[21]
Paraziți[modificare | modificare sursă]
Cauza parazitară este deseori preconizată când există o predominanță a eozinofile (un tip de globule albe ale sângelui) în LCR. Paraziții implicați cel mai frecvent sunt Angiostrongylus cantonensis, Gnathostoma spinigerum, Schistosoma, și, de asemenea, afecțiuni precum cisticercoza, toxocariaza, infecția cu baylisascaris, paragonimiaza și un număr de infecții mai rare și tulburări neinfecțioase.[27]
Meningita neinfecțioasă[modificare | modificare sursă]
Meningita poate apărea ca rezultat al mai multor cauze neinfecțioase: răspândirea cancerului la meninge (meningita malignă sau neoplazică)[28] și anumite medicamente (în principal medicamente anti-inflamatorii nesteroidiene, antibiotice și imunoglobuline intravenoase).[29] De asemenea, poate fi provocată de mai multe afecțiuni inflamatorii, cum sunt sarcoidoza(denumită în acest caz neurosarcoidoză), tulburări ale țesutului conjunctiv, cum este lupusul eritematos sistemic și unele forme de vasculită (tulburări inflamatorii ale peretelui vasului de sânge), cum este boala Behçet.[6]Chisturile epidermoide și chisturile dermoide pot provoca meningită prin eliberarea unui material cu acțiune iritantă la nivelul spațiului subarahnoidian.[6][19] Meningita Mollaret este un sindrom de episoade recurente de meningită aseptică; se consideră că este provocată de virusul herpes simplex de tip 2. Rareori, migrena poate provoca meningită, dar acest diagnostic este stabilit de obicei numai după ce au fost eliminate alte cauze.[6]
Mecanism[modificare | modificare sursă]
Meningele este format din trei membrane care, împreună cu lichidul cefalorahidian, cuprind și protejează creierul și măduva spinării (sistemul nervos central). Pia mater este o membrană impermeabilă foarte delicată, care aderă ferm la suprafața creierului, urmând toate contururile minore. Membrana arahnoidă (denumită astfel datorită aspectului asemănător unei pânze de păianjen) este un sac care aderă strâns de partea superioară a membranei pia mater. Spațiul subarahnoidian separă membranele arahnoidă și pia mater și este umplut cu lichidul cefalorahidian. Membrana cea mai externă, dura mater, este o membrană groasă, durabilă, fixată de arahnoidă și de craniu.
În meningita bacteriană, bacteriile ajung la nivelul meningelui prin una din două căi principale: fie prin circulația sanguină, fie prin contactul direct dintre meninge și cavitatea nazală sau piele. În majoritatea cazurilor, meningita este urmarea invaziei circulației sanguine de către microorganisme care trăiesc pe suprafețele mucoase cum este cavitatea nazală. Deseori, aceasta este la rândul ei precedată de infecții virale care distrug bariera reprezentată de suprafețele mucoase în mod normal. Odată ce bacteriile au pătruns în circulația sanguină, acestea pătrund în spațiul subarahnoidian în locuri în care bariera hematoencefalică este vulnerabilă, cum este plexul coroidian. Meningita apare la 25% dintre nou-născuții cu infecții sanguine provocate de streptococii de grup B; acest fenomen este mai puțin frecvent la adulți.[5] Contaminarea directă a lichidului cefalorahidian poate fi cauzată de dispozitive permanente implantate la nivelul encefalului, fracturi cerebrale, sau infecții ale nazofaringelui sau sinusurilor nazale, care au format un tract cu spațiul subarahnoidian (vezi mai sus); ocazional, pot fi identificate defecte congenitale ale dura mater.[5]
Inflamația masivă care apare în spațiul subarahnoidian în timpul meningitei nu este rezultatul direct al infecției bacteriene ci, mai curând, poate fi larg atribuită răspunsului sistemului imunitar la pătrunderea bacteriilor în sistemul nervos central. Când componentele membranei celulare bacteriene sunt identificate de către celulele imune ale creierului (astrocite și microglii), acestea răspund prin eliberarea unor cantități mari de citochine, mediatori asemănători hormonilor, care recrutează alte celule imune și stimulează alte țesuturi care participă la răspunsul imun. Bariera hematoencefalică devine mai permeabilă, ducând la edem cerebral "vasogenic" (umflare a creierului din cauza scurgerii de lichid de la nivelul vaselor sanguine). În LCR pătrunde un număr mare de globule albe sanguine, provocând inflamația meningelor și ducând la "edem interstițial" (umflare din cauza prezenței lichidului intercelular). În plus, apare o inflamație a pereților vaselor sanguine (vasculită cerebrală), ceea ce duce la scăderea fluxului sanguin și apariția celui de-al treilea tip de edem, "edem citotoxic". Toate cele trei forme de edem cerebral duc la creșterea tensiunii intracraniene; împreună cu scăderea tensiunii arteriale, deseori întâlnită în infecție acută (din punct de vedere medical), acest lucru înseamnă că sângele prezintă dificultăți mai mari de a pătrunde în creier și, în consecință, celulele cerebrale sunt lipsite de oxigen și suferă procesul de apoptoză (moarte celulară moarte celulară programată automată).[5]
Este recunoscut faptul că administrarea de antibiotice poate agrava inițial procesul descris mai sus, prin creșterea volumului de produse ale membranelor celulare bacteriene eliberate prin distrugerea bacteriilor. Anumite tratamente, cum ar fi utilizarea de corticosteroizi, au scopul de a atenua răspunsul sistemului imunitar la acest fenomen.[5][8]
Diagnostic[modificare | modificare sursă]
| Tipul de meningită | Glucoză | Proteine | Celule |
|---|---|---|---|
| Bacteriană acută | scăzut | crescut | polimorfonucleare, frecvent > 300/mm³ |
| Virală acută | normal | normal sau crescut | mononucleare, < 300/mm³ |
| Tuberculoasă | scăzut | crescut | mononucleare și polimorfonucleare, < 300/mm³ |
| Fungică | scăzut | crescut | < 300/mm³ |
| Malign | scăzut | crescut | de obicei mononucleare |
Analize de sânge și imagistică[modificare | modificare sursă]
În cazurile suspectate de meningită, se efectuează analize de sânge pentru markerii inflamatori (de exemplu proteina C reactivă, hemograma completă), precum și hemoculturi.[7][31]
Cel mai important test prin care se identifică sau se exclude meningita este analiza lichidului cefalorahidian prin puncție lombară (puncție spinală).[32] Totuși, puncția lombară este contraindicată dacă în creier este prezentă o masă (tumoare sau abces) sau dacă presiunea intracraniană este ridicată, deoarece poate duce la hernie cerebrală. Dacă pacientul prezintă risc de prezență a unei mase sau de presiune intracraniană ridicată (leziune craniană recentă, antecedente cunoscute ale sistemului imunitar, localizarea semnelor neurologice sau presiunea intracraniană crescută confirmată la examinare), se recomandă ca înainte de puncția lombară să se efectueze un examen prin CT sau IRM.[7][31][33] Această situație se întâlnește în 45% din toate cazurile la adulți.[8] Dacă este nevoie de CT sau IRM înainte de puncția lombară, sau dacă puncția lombară se dovedește a fi dificilă, ghidurile profesionale recomandă administrarea prealabilă de antibiotice pentru a preveni întârzierea tratamentului,[7] mai ales dacă acesta poate dura mai mult de 30 de minute.[31][33] Frecvent, CT sau IRM se efectuează mai târziu, pentru a evalua complicațiile meningitei.[5]
În formele severe de meningită, poate fi importantă monitorizarea electroliților serici; de exemplu, hiponatremia apare frecvent în meningita bacteriană, din cauza unei combinații de factori, printre care deshidratarea, secreția inadecvată a hormonului antidiuretic sau administrarea intravenoasă de fluide excesiv de agresivă.[8][34]
Puncția lombară[modificare | modificare sursă]
Puncția lombară se efectuează astfel: pacientul adoptă poziția corectă, de obicei ghemuit pe o parte la orizontală; se aplică un anestezic local și se introduce un ac în sacul dural (care înconjoară măduva spinării) pentru a colecta lichidul cefalorahidian (LCR). După realizarea acestei operațiuni, se măsoară „presiunea de deschidere” a LCR, cu ajutorul unui manometru. Valorile normale ale presiunii sunt cuprinse între 6 ;i 18 cm apă (cmH2O);[32] în meningita bacteriană, presiunea este de obicei crescută.[7][31] În meningita criptococică, presiunea intracraniană este semnificativ crescută.[35] Aspectul inițial al lichidului poate indica natura infecției: LCR tulbure indică un conținut crescut de proteine, celule sanguine albe și roșii și/sau bacterii, și prin urmare poate sugera o meningită bacteriană.[7]
Proba de LCR este examinată pentru a se decela prezența și tipurile de leucocite, hematii, conținutul de proteine și glicorahia.[7] Colorația Gram a probei poate demonstra prezența bacteriilor în meningita bacteriană, însă absența bacteriilor nu exclude meningita bacteriană, deoarece bacteriile sunt prezente în doar 60% din cazuri; această cifră scade cu încă 20% dacă s-au administrat antibiotice înainte de efectuarea puncției. De asemenea, colorația Gram prezintă mai puțină valoare diagnostică în cazul anumitor infecții, cum ar fi listerioza. Cultura microbiologică a probei are sensibilitate mai mare (identifică organismul 70–85% din cazuri), însă până la apariția rezultatelor este nevoie de un interval de timp de până la 48 de ore.[7] Tipul de celule albe care predomină (vezi tabelul) indică dacă meningita este bacteriană (caz în care predomină neutrofilele) sau virală (caz în care de obicei predomină limfocitele),[7] deși în stadiile incipiente ale bolii acest fapt nu constituie întotdeauna un indiciu relevant. Mai puțin frecvent predomină eozinofilele, ceea ce sugerează că boala este provocată de paraziți sau fungi, printre altele.[27]
În mod normal, concentrația de glucoză din LCR (glicorahia) depășește 40% din valoarea glicemiei. În meningita bacteriană, valoarea este de obicei mai scăzută; prin urmare, valoarea glucozei din LCR se împarte la glicemie (raportul dintre concentrația glucozei din LCR și concentrația serică a glucozei). Un raport ≤0,4 indică meningita bacteriană;[32] la nou-născuți, valoarea normală a glucozei din LCR este mai ridicată, prin urmare un raport mai mic de 0,6 (60%) este considerat anormal.[7] Valorile crescute ale acidului lactic în LCR indică o probabilitate crescută de prezență a meningitei bacteriene, la fel și valorile ridicate ale leucogramei.[32] Dacă valoarea acidului lactic este sub 35 mg/dl iar persoanei nu i s-au administrat antibiotice în prealabil, acest fapt poate exclude meningita bacteriană.[36]
Diverse alte teste specializate pot fi utilizate pentru a distinge între diverse tipuri de meningită. Un test de aglutinare cu latex poate fi pozitiv în meningita provocată de Streptococcus pneumoniae, Neisseria meningitidis,Haemophilus influenzae, Escherichia coli și streptococii de grupă B; utilizarea de rutină acestui test nu este încurajată, deoarece impune modificarea tratamentului numai în cazuri rare, însă poate fi utilizat dacă alte teste nu au valoare diagnostică. Similar, testul cu lizat de Limulus poate fi pozitiv în meningita provocată de bacterii Gram-negative, însă are utilitate scăzută, cu excepția cazului în care prin alte teste nu s-a putut stabili un diagnostic.[7] Reacția de polimerizare în lanț (PCR) este o tehnică prin care se amplifică urmele de ADN bacterian, pentru a detecta prezența ADN-ului bacterian sau viral în lichidul cefalorahidian; este un test de înaltă sensibilitate și specificitate, fiind suficiente cantități infime din ADN-ul agentului patogen. Poate identifica bacteriile în meningita bacteriană și poate contribui la distingerea diverselor cauze ale meningitei virale (enterovirus, virusul herpes simplex 2 și virusul urlian la cei care nu au fost vaccinați împotriva acestuia).[14] Serologia (identificarea anticorpilor specifici împotriva anumitor virusuri) poate fi utilă în meningita virală.[14] Dacă se suspectează meningita tuberculoasă, proba este prelucrată prin colorație Ziehl-Neelsen, care are sensibilitate scăzută, și cultură, care are o durată de prelucrare îndelungată; se folosește din ce în ce mai mult PCR.[18] Diagnosticul de boală meningococică se poate stabili cu costuri scăzute, prin folosirea unei colorații de cerneală de India asupra probei de LCR; totuși, decelarea antigenului criptococic în sânge sau LCR este un test mai sensibil, în special la persoanele cu SIDA.[37][38]
O dificultate în diagnoză și tratament o constituie „meningita tratată parțial”, în care simptomele de meningită persistă după administrarea de antibiotice (de exemplu, pentru suspiciunea de sinuzită). În astfel de cazuri, rezultatele analizei LCR se pot asemăna cu cele pentru meningita virală, însă este posibil să fie necesară continuarea tratamentului cu antibiotice până când există dovezi pozitive concludente cu privire la cauza virală a bolii (de exemplu, test PCR pozitiv pentru enterovirus).[14]
[modificare | modificare sursă]

Meningita poate fi diagnosticată în urma decesului. La examenul anatomopatologic se constată de obicei inflamația generalizată a meningelor pia mater și arahnoidă. Granulocitele neutrofile tind să migreze în lichidul cefalorahidian și la baza creierului; este posibil să fie înconjurate de puroi, împreună cu nervii cranieni și măduva spinării, precum și vasele de sânge din meninge.[39]
Prevenție[modificare | modificare sursă]
Pentru anumite cauze ale meningitei, se poate asigura protecție pe termen lung prin vaccinare sau pe termen scurt prin tratament cu antibiotice. De asemenea, este posibil să fie eficace unele măsuri de comportament.
Tipuri de comportament[modificare | modificare sursă]
Meningita bacteriană și cea virală sunt contagioase, dar niciuna dintre acestea nu este la fel de contagioasă precum răceala sau gripa.[40] Ambele forme de meningită pot fi transmise direct prin sărut, strănut sau tuse, prin picături de secreții respiratorii, dar nu se transmit prin simpla respirare a aerului dintr-un spațiu în care s-a aflat o persoană bolnavă de meningită.[40] De regulă, meningita virală este cauzată de enterovirusuri și, cel mai frecvent, se răspândește prin intermediul materiilor fecale.[40] Riscul de infectare poate fi redus prin modificarea tipului de comportament care a condus la transmiterea bolii.
Vaccinare[modificare | modificare sursă]
Începând cu anii 1980, multe țări au inclus imunizarea împotriva Haemophilus influenzae tip B în schema obligatorie de vaccinare pentru copii. Practic, astfel, acest agent patogen a încetat să mai reprezinte o cauză a apariției meningitei la copiii din țările respective. Pe de altă parte, în țările în care se înregistrează o incidență crescută a bolii, vaccinul este încă prea scump.[41][42] În același timp, imunizarea împotriva oreionului a dus la scăderea semnificativă a numărului de cazuri de meningită urliană care, înainte de vaccinare, apărea la 15 % din totalul cazurilor de oreion.[14]
Există vaccinuri meningococice de grup A, C, W135 și Y.[43] În țările în care s-a introdus vaccinul meningococic de grup C, numărul cazurilor de meningită provocate de acest agent patogen a scăzut substanțial.[41] În prezent, există un vaccin tetravalent care combină toate cele patru vaccinuri. Imunizarea cu vaccinul ACW135Y împotriva celor patru tulpini reprezintă în prezent o condiție obligatorie pentru acordarea vizei pentru pelerinajul de la Mecca (Hajj).[44] Conceperea unui vaccin meningococic de grup B s-a dovedit a fi mult mai dificilă deoarece, în acest caz, proteinele de la suprafață (utilizate de regulă pentru crearea unui vaccin) au generat un slab răspuns al sistemului imunitar sau au avut reacții încrucișate cu proteinele umane.[41][43] Există totuși anumite țări (Noua Zeelandă, Cuba, Norvegia și Chile) care au creat vaccinuri împotriva tulpinilor locale meningococice de grup B; unele dintre aceste vaccinuri au avut rezultate bune și sunt incluse în prezent în schemele de imunizare locale.[43] În Africa, până de curând, prevenirea și controlul epidemiei de meningită se bazau pe detectarea timpurie a bolii și campanii de vaccinare în masă cu vaccinuri polizaharidice bivalente A/C sau trivalente A/C/W135 a populației supuse riscului,[45] deși vaccinul MenAfriVac (vaccin meningococic de grup A) s-a dovedit eficient la persoanele tinere, fiind considerat un reper pentru parteneriatele pentru dezvoltarea de produse în zonele care dispun de resurse limitate.[46][47]
Vaccinarea de rutină împotriva Streptococcus pneumoniae cu vaccinul pneumococic conjugat (VPC), care asigură protecție împotriva celor șapte serotipuri comune ale acestui agent patogen, reduce semnificativ incidența meningitei pneumococice.[41][48] Vaccinul polizaharidic pneumococic cu 23 de valențe este administrat doar anumitor grupuri de persoane (pacienți cu splenectomie, îndepărtarea chirurgicală a splinei); acest vaccin nu generează un răspuns imunitar semnificativ la toți pacienții, cum ar fi, de exemplu, copiii cu vârste mici.[48] Introducerea Bacillus Calmette-Guérin în schema de vaccinare a copiilor a redus semnificativ rata de meningită tuberculoasă, dar diminuarea eficienței acestui vaccin în timpul perioadei adulte a impulsionat căutarea unui vaccin mai eficient.[41]
Antibiotice[modificare | modificare sursă]
Profilaxia pe termen scurt cu antibiotice reprezintă o altă metodă de prevenție, în special în cazul meningitei meningococice. Tratamentul profilactic cu antibiotice (rifampicină, ciprofloxacină sau ceftriaxonă) poate reduce riscul de a contracta boala în cazul contactului direct cu persoana bolnavă, dar nu asigură protecție împotriva infectărilor ulterioare.[31][49] S-a constatat că rezistența la rifampicină crește după utilizare, astfel încât s-a recomandat utilizarea altor medicamente.[49] Deși antibioticele sunt folosite frecvent în prevenția meningitei la persoanele cu fractură de bază de craniu, nu există suficiente dovezi care să stabilească dacă această abordare este benefică sau nocivă.[50] Acest lucru este valabil atât în cazul pacienților care prezintă scurgeri de lichid cefalorahidian, cât și în cazul pacienților care nu prezintă astfel de scurgeri.[50]
Abordare terapeutică[modificare | modificare sursă]
Meningita comportă un risc vital și, netratată, se asociază cu o rată ridicată a mortalității;[7] întârzierea instituirii tratamentului se asociază cu o evoluție nefavorabilă a bolii.[8] Astfel, până la obținerea rezultatelor testelor de confirmare, trebuie să se inițieze tratamentul cu antibiotice cu spectru larg.[33] În cazul suspiciunii de meningită meningococică, se recomandă administrarea de benzilpenicilină înainte de transferul pacientului la spital.[11] Este necesară administrarea intravenoasă de fluide în caz de hipotensiune (valoare scăzută a tensiunii) sau șoc.[33] Deoarece meningita poate cauza câteva complicații precoce severe, se recomandă efectuarea unui control medical periodic care să permită identificarea din timp a unor astfel de situații[33] și internarea persoanei într-o unitate de terapie intensivă, dacă este necesar.[8]
La pacienții care prezintă un nivel foarte scăzut al stării de conștiență sau insuficiență respiratorie, poate fi necesară instituirea ventilației mecanice. Dacă există semne ale unei presiuni intracraniene crescute, pot fi luate măsuri pentru monitorizarea acesteia; în acest fel se va putea optimiza presiunea de perfuzie cerebrală și vor putea fi inițiate diferite tratamente pentru scăderea presiunii intracraniene cu ajutorul medicației (de exemplu, manitol).[8] Convulsiile se tratează cu anticonvulsive.[8] Hidrocefalia (blocarea circulației LCR) poate impune inserarea temporară sau pe termen lung a unui dispozitiv de drenaj, cum ar fi un șunt cerebral.[8]
Meningita bacteriană[modificare | modificare sursă]
Antibiotice[modificare | modificare sursă]

Tratamentul empiric (tratament în lipsa unui diagnostic precis) trebuie instituit imediat, chiar înainte de cunoașterea rezultatelor puncției lombare și a examinării lichidului cefalorahidian. Selectarea tratamentului inițial depinde în mare măsură de tipul bacteriei care a provocat meningita într-o anumită zonă și într-un anumit grup de populație. De exemplu, în Regatul Unit, tratamentul empiric include cefalosporine din generația a III-a, cum ar fi cefotaxima sau ceftriaxona.[31][33] În SUA, unde rezistența streptococilor la cefalosporine este crescută, se recomandă ca în tratamentul inițial să se includă vancomicină.[7][8][31] Cloramfenicolul, administrat fie independent, fie în combinație cu ampicilina, pare să ofere rezultate la fel de bune.[51]
Tratamentul empiric poate fi ales ținând cont de vârsta pacientului, de un posibil traumatism cranian, anterior infecției, de o posibilă intervenție neurochirurgicală și de o posibilă prezență a unui șunt cerebral.[7] La copiii de vârstă mică și la persoanele de peste 50 de ani, precum și la pacienții imunodeprimați, se recomandă includerea în tratament a ampicilinei, pentru a-i proteja împotriva infecției cu Listeria monocytogenes.[7][31] După ce se obțin rezultatele colorației Gram și după ce sunt identificate tipurile de bacterii care au cauzat infecția, antibioticele pot fi schimbate pentru a combate mai eficient agenții patogeni identificați.[7] De regulă, obținerea rezultatelor culturii LCR durează mai mult (24–48 ore). După obținerea acestor rezultate, tratamentul empiric poate fi schimbat cu un tratament specific cu antibiotic, în funcție de microorganismul care a cauzat infecția și de sensibilitatea acestuia la antibiotice.[7] Pentru ca un antibiotic să fie eficient împotriva meningitei, acesta trebuie să fie activ împotriva bacteriei patogene dar, în același timp, să și ajungă la meninge într-o cantitate suficientă; există antibiotice cu putere scăzută de penetrație tisulară, astfel că acestea nu sunt foarte eficiente în cazul meningitei. Majoritatea antibioticelor utilizate în tratamentul meningitei nu au fost testate direct pe pacienți cu meningită, în cadrul unor studii clinice. Date pertinente au fost obținute în cea mai mare parte în urma studiilor de laborator efectuate pe iepuri.[7] Meningita tuberculoasă necesită un tratament de lungă durată cu antibiotice. În timp ce tratamentul tuberculozei pulmonare durează, de regulă, șase luni, tratamentul meningitei tuberculoase durează cel puțin un an.[18]
Steroizi[modificare | modificare sursă]
Tratamentul adjuvant cu corticosteroizi (de obicei dexametazonă) oferă anumite beneficii, printre care reducerea pierderii auzului[52] și o evoluție neurologică mai favorabilă pe termen scurt[53] la adolescenții și adulții din țările cu venit ridicat și cu o rată scăzută de infectare cu HIV.[54] Există studii care indică o rată scăzută a mortalității,[54] dar există și studii care nu indică acest lucru.[53] Tratamentul cu corticosteroizi pare să fie benefic la pacienții cu meningită tuberculoasă sau cel puțin la cei care nu sunt infectați cu HIV.[55]
Din acest motiv, ghidurile pentru tratamentul meningitei recomandă administrarea dexametazonei sau a unui corticosteroid similar chiar înainte de prima doză de antibiotic și continuarea administrării timp de patru zile.[31][33] Întrucât beneficiile tratamentului se limitează la pacienții cu meningită pneumococică, anumite ghiduri recomandă ca administrarea dexametazonei să fie întreruptă atunci când se identifică o altă cauză a bolii.[7][31] Metoda vizează atenuarea reacției inflamatorii.[56]
Corticosteroizii adjuvanți au un rol diferit la copii față de adulți. Cu toate că beneficiul corticosteroizilor a fosr demonstrat atât la adulți cât și la copii în țările cu venit crescut, utilizarea acestora în țările cu venit scăzut nu este sprijinită de dovezi; nu este clar motivul acestei diferențe.[53] Chiar și în țările cu venit înalt, beneficiul corticosteroizilor este observat numai când aceștia sunt administrați înaintea primei dozei de antibiotice și este maxim în cazurile de meningită cu H. influenzae,[7][57] a căror incidență a scăzut în mod dramatic odată cu introducerea vaccinului Hib. Prin urmare, corticosteroizii sunt recomandați pentru tratamentul meningitei pediatrice dacă aceasta este cauzată de H. influenzae, și numai dacă sunt administrați înaintea primei doze de antibiotice; alte utilizări sunt controversate.[7]
Meningita virală[modificare | modificare sursă]
Meningita virală necesită în mod obișnuit numai terapie de susținere; majoritatea virusurilor care provoacă meningită nu răspund la tratamentul specific. Meningita virală tinde să aibă o evoluție mai benignă comparativ cu meningita bacteriană. Virusul herpes simplex și virusul varicella zoster pot răspunde la tratamentul cu medicamente antivirale cum este aciclovir, dar nu există studii clinice specifice cu privire la eficacitatea acestui tratament.[14] Cazurile ușoare de meningită virală pot fi tratate la domiciliu prin măsuri conservative, cum ar fi consumul de lichide, odihna la pat și tratamentul analgezic.[58]
Meningita fungică[modificare | modificare sursă]
Meningita fungică, cum este meningita criptococică, se tratează prin administrarea pe termen lung a unor doze mari de antifungice, cum sunt amfotericina B și flucitozina.[37][59] Creșterea tensiunii intracraniene este frecventă în meningita fungică și se recomandă efectuarea frecventă a puncțiilor lombare (zilnic, dacă este posibil) pentru reducerea tensiunii,[37] sau, în alternativă, a drenajului lombar.[35]
Prognostic[modificare | modificare sursă]

no data <10 10-25 25-50 50-75 75-100 100-200 | 200-300 300-400 400-500 500-750 750–1000 >1000 |
În absența tratamentului, meningita bacteriană este aproape întotdeauna letală. Din contră, meningita virală tinde să se rezolve spontan și este rareori letală. În condițiile administrării tratamentului, mortalitatea (riscul de deces) din cauza meningitei bacteriene depinde de vârsta persoanei și de cauza subiacentă. 20–30% dintre nou-născuți pot muri din cauza unui episod de meningită bacteriană. Acest risc este mai redus la copiii mai mari, a căror mortalitate este de aproximativ 2%, dar crește din nou la aproximativ 19–37% din adulți.[5][8] În afara vârstei, riscul de deces este anticipat de diverși factori, cum sunt agentul patogen implicat și timpul necesar eliminării agentului patogen din lichidul cefalorahidian,[5] severitatea afecțiunii generalizate, nivelul scăzut al stării de conștiență sau un număr anormal de scăzut al globulelor albe sanguine în LCR.[8] Meningita cauzată deH. influenzae și meningococi are un prognostic mai bun comparativ cu cazurile cauzate de streptococi de grup B, coliformi și S. pneumonia.[5] Meningita meningococică are, de asemenea, o mortalitate mai mică (3–7%) la adulți, comparativ cu boala pneumococică.[8]
La copii pot apărea mai multe dizabilități, care pot fi rezultatul leziunilor la nivelul sistemului nervos, incluzând pierderea auzului de cauză neurosenzorială, epilepsie, învățare, dificultăți comportamentale și scăderea inteligenței.[5] Acestea apar la aproximativ 15% dintre supraviețuitori.[5] În unele cazuri, pierderea auzului poate fi reversibilă.[61] 66% dintre toate cazurile apărute la adulți evoluează fără dizabilități. Problemele principale sunt reprezentate de surditate (14%) și tulburare cognitivă (10%).[8]
Epidemiologie[modificare | modificare sursă]

meningitis belt
epidemic zones
sporadic cases only
Cu toate că meningita este o boală cu declarare obligatorie în multe țări, rata exactă de incidență nu este cunoscută.[14] Meningita bacteriană apare, anual, la aproximativ 3 persoane din 100000 în țările vestice. Studiile populaționale pe scală largă au arătat că meningita bacteriană este mai frecventă, cu 10,9 cazuri din 100000, și apare mai des vara. În Brazilia, rata meningitei bacteriene este mai mare, cu 45,8 cazuri din 100000, anual.[10] Africa sub-sahariană a fost afectată de epidemii importante de meningită meningococică timp de peste un secol,[62] ducând la etichetarea acesteia ca „zona cu meningită”. Epidemia apare de obicei în sezonul uscat (decembrie-iunie) iar valul de epidemii poate dura între doi și trei ani, dispărând în timpul sezonului ploios.[63] În această zonă se întâlnesc rate de atac de 100–800 cazuri la 100000 locuitori,[64] asistența medicală fiind deficitară. Aceste cazuri sunt provocate în mod predominant de meningococi.[10] Cea mai mare epidemie înregistrată vreodată a cuprins întreaga regiune, provocând peste 250000 cazuri de îmbolnăviri și 25000 de decese.[65]
Boala meningococică apare în epidemii, în zone în care trăiesc împreună multe persoane pentru prima dată, de exemplu cazarme militare în timpul mobilizărilor, campusuri universitare și pelerinaje [5] anuale Hajj.[44] Deși caracteristicile ciclurilor epidemice în Africa nu sunt bine înțelese, mai mulți factori au fost asociați cu apariția epidemiilor în zonele cu meningită. Aceștia includ: afecțiuni medicale (sensibilitatea imunologică a populației), condiții demografice (călătorii și deplasări masive ale populației), condiții socio-economice (supraaglomerări și condiții de trai precare), condiții climatice (secetă și furtuni de praf) și prezența infecțiilor concomitente (infecții respiratorii acute).[64]
Există diferențe semnificative în distribuția locală a cauzelor de meningită bacteriană. De exemplu, în timp ce N. meningitides de grup B și C provoacă majoritatea episoadelor de boală în Europa, grupul A este evidențiat în Asia și continuă să predomine în Africa, unde provoacă cea mai mare parte a epidemiilor majore în zonele cu meningită, fiind responsabil de aproximativ 80% - 85% din cazurile documentate de meningită meningococică.[64]
Istoric[modificare | modificare sursă]
Unii sugerează că este posibil ca Hipocrate să-și fi dat seama de existența meningitei,[10] și se pare că meningismul era cunoscut de către medicii din perioada prerenascentistă, precum Avicenna.[66] Descrierea meningitei tuberculoase, denumită pe atunci "hidropizie la nivelul creierului", este deseori atribuită medicului Sir Robert Whytt din Edinburgh, într-un raport postum apărut în 1768, cu toate că legătura cu tuberculoza și agentul patogen al acesteia nu a fost efectuată până în secolul următor.[66][67]
Se pare că meningita epidemică este un fenomen relativ recent.[68] Prima epidemie majoră înregistrată a apărut la Geneva în 1805.[68][69] La scurt timp după aceasta au fost descrise alte câteva epidemii în Europa și Statele Unite, iar primul raport privind o epidemie în Africa a apărut în 1840. Epidemiile africane au deveni mult mai frecvente în secolul 20 începând cu o epidemie majoră care a cuprins Nigeria și Ghanaîn 1905–1908.[68]
Primul raport de meningită având ca punct de plecare o infecție bacteriană a fost efectuat de către bacteriologul austriac Anton Weichselbaum, care a descris în 1887 meningococul.[70] Mortalitatea din cauza meningitei era foarte mare (peste 90%) în primele raportări. În 1906 a fost produs antiserul la cai; acesta a fost dezvoltat ulterior de către omul de știință american Simon Flexner și a marcat o scădere a mortalității din cauza bolii meningococice.[71][72] În 1944 s-a raportat pentru prima dată despre eficacitatea penicilinei în meningită.[73] Introducerea, la sfârșitul secolului al XX-lea, a vaccinurilor anti-Haemophilus a dus la o scădere marcată a cazurilor de meningită asociate cu acest patogen,[42] iar în 2002 au apărut dovezi potrivit cărora tratamentul cu steroizi ar putea ameliora prognosticul meningitei bacteriene.[53][56][72]
Referințe[modificare | modificare sursă]
- ^ a b c d e MedlinePlus
- ^ The Management of Cranial and Spinal CSF Leaks
- ^ a b Disease Ontology, accesat în
- ^ Monarch Disease Ontology release 2018-06-29[*] Verificați valoarea
|titlelink=(ajutor); - ^ a b c d e f g h i j k l m n o p q r s t u v w x y z Sáez-Llorens X, McCracken GH (). „Bacterial meningitis in children”. Lancet. 361 (9375): 2139–48. doi:10.1016/S0140-6736(03)13693-8. PMID 12826449.
- ^ a b c d e f g Ginsberg L (). „Difficult and recurrent meningitis” (PDF). Journal of Neurology, Neurosurgery, and Psychiatry. 75 Suppl 1 (90001): i16–21. doi:10.1136/jnnp.2003.034272. PMC 1765649
 . PMID 14978146.
. PMID 14978146.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab Tunkel AR; Hartman BJ; Kaplan SL; et al. (). „Practice guidelines for the management of bacterial meningitis” (PDF). Clinical Infectious Diseases. 39 (9): 1267–84. doi:10.1086/425368. PMID 15494903.
- ^ a b c d e f g h i j k l m n o p q r s t u van de Beek D, de Gans J, Tunkel AR, Wijdicks EF (). „Community-acquired bacterial meningitis in adults”. The New England Journal of Medicine. 354 (1): 44–53. doi:10.1056/NEJMra052116. PMID 16394301.
- ^ a b van de Beek D, de Gans J, Spanjaard L, Weisfelt M, Reitsma JB, Vermeulen M (). „Clinical features and prognostic factors in adults with bacterial meningitis” (PDF). The New England Journal of Medicine. 351 (18): 1849–59. doi:10.1056/NEJMoa040845. PMID 15509818.
- ^ a b c d e f g h i j k Attia J, Hatala R, Cook DJ, Wong JG (). „The rational clinical examination. Does this adult patient have acute meningitis?”. Journal of the American Medical Association. 282 (2): 175–81. doi:10.1001/jama.282.2.175. PMID 10411200.
- ^ a b c Theilen U, Wilson L, Wilson G, Beattie JO, Qureshi S, Simpson D (). „Management of invasive meningococcal disease in children and young people: Summary of SIGN guidelines”. BMJ (Clinical research ed.). 336 (7657): 1367–70. doi:10.1136/bmj.a129. PMC 2427067
 . PMID 18556318.
. PMID 18556318.
- ^ Management of invasive meningococcal disease in children and young people (PDF). Edinburgh: Scottish Intercollegiate Guidelines Network (SIGN). . ISBN 978-1-905813-31-5. Arhivat din original (PDF) la . Accesat în .
- ^ Thomas KE, Hasbun R, Jekel J, Quagliarello VJ (). „The diagnostic accuracy of Kernig's sign, [[Brudzinski neck sign]], and nuchal rigidity in adults with suspected meningitis” (PDF). Clinical Infectious Diseases. 35 (1): 46–52. doi:10.1086/340979. PMID 12060874. Conflict URL–wikilink (ajutor)
- ^ a b c d e f g h Logan SA, MacMahon E (). „Viral meningitis”. BMJ (Clinical research ed.). 336 (7634): 36–40. doi:10.1136/bmj.39409.673657.AE. PMC 2174764
 . PMID 18174598.
. PMID 18174598.
- ^ Varon J, Chen K, Sternbach GL (). „Rupert Waterhouse and Carl Friderichsen: adrenal apoplexy”. J Emerg Med. 16 (4): 643–7. doi:10.1016/S0736-4679(98)00061-4. PMID 9696186.
- ^ Hsu HE; Shutt KA; Moore MR; et al. (). „Effect of pneumococcal conjugate vaccine on pneumococcal meningitis”. N Engl J Med. 360 (3): 244–256. doi:10.1056/NEJMoa0800836. PMID 19144940.
- ^ Wei BP, Robins-Browne RM, Shepherd RK, Clark GM, O'Leary SJ (). „Can we prevent cochlear implant recipients from developing pneumococcal meningitis?” (PDF). Clin. Infect. Dis. 46 (1): e1–7. doi:10.1086/524083. PMID 18171202.
- ^ a b c Thwaites G, Chau TT, Mai NT, Drobniewski F, McAdam K, Farrar J (). „Tuberculous meningitis” (PDF). Journal of Neurology, Neurosurgery, and Psychiatry. 68 (3): 289–99. doi:10.1136/jnnp.68.3.289. PMC 1736815
 . PMID 10675209.
. PMID 10675209.
- ^ a b c d e Tebruegge M, Curtis N (). „Epidemiology, etiology, pathogenesis, and diagnosis of recurrent bacterial meningitis”. Clinical Microbiology Reviews. 21 (3): 519–37. doi:10.1128/CMR.00009-08. PMC 2493086
 . PMID 18625686.
. PMID 18625686.
- ^ Raman Sharma R (). „Fungal infections of the nervous system: current perspective and controversies in management”. International journal of surgery (London, England). 8 (8): 591–601. doi:10.1016/j.ijsu.2010.07.293. PMID 20673817.
- ^ a b c Sirven JI, Malamut BL (). Clinical neurology of the older adult (ed. 2nd ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 439. ISBN 9780781769471.
- ^ Honda H, Warren DK (2009 Sep). „Central nervous system infections: meningitis and brain abscess”. Infectious disease clinics of North America. 23 (3): 609–23. doi:10.1016/j.idc.2009.04.009. PMID 19665086. Verificați datele pentru:
|date=(ajutor) - ^ Kauffman CA, Pappas PG, Patterson TF (). „Fungal infections associated with contaminated methyprednisolone injections—preliminary report”. New England Journal of Medicine. Online first. doi:10.1056/NEJMra1212617.
- ^ Kauffman CA, Pappas PG, Sobel JD, Dismukes WE. Essentials of clinical mycology (ed. 2nd ed.). New York: Springer. p. 77. ISBN 9781441966391.
- ^ Kauffman CA, Pappas PG, Sobel JD, Dismukes WE. Essentials of clinical mycology (ed. 2nd ed.). New York: Springer. p. 31. ISBN 9781441966391.
- ^ Park, Benjamin J (). „Estimation of the current global burden of cryptococcal meningitis among persons living with HIV/AIDS”. AIDS. 23 (4): 525–530. doi:10.1097/QAD.0b013e328322ffac. PMID 19182676.
- ^ a b Graeff-Teixeira C, da Silva AC, Yoshimura K (). „Update on eosinophilic meningoencephalitis and its clinical relevance” (PDF). Clinical Microbiology Reviews. 22 (2): 322–48. doi:10.1128/CMR.00044-08. PMC 2668237
 . PMID 19366917. Arhivat din original (PDF) la . Accesat în .
. PMID 19366917. Arhivat din original (PDF) la . Accesat în .
- ^ Gleissner B, Chamberlain MC (). „Neoplastic meningitis”. Lancet Neurol. 5 (5): 443–52. doi:10.1016/S1474-4422(06)70443-4. PMID 16632315.
- ^ Moris G, Garcia-Monco JC (). „The Challenge of Drug-Induced Aseptic Meningitis” (PDF). Archives of Internal Medicine. 159 (11): 1185–94. doi:10.1001/archinte.159.11.1185. PMID 10371226.
- ^ Provan, Drew (). Oxford Handbook of Clinical and Laboratory Investigation. Oxford: Oxford University Press. ISBN 0-19-856663-8.
- ^ a b c d e f g h i j Chaudhuri A; Martinez–Martin P; Martin PM; et al. (). „EFNS guideline on the management of community-acquired bacterial meningitis: report of an EFNS Task Force on acute bacterial meningitis in older children and adults”. European Journal of Neurolology. 15 (7): 649–59. doi:10.1111/j.1468-1331.2008.02193.x. PMID 18582342.
- ^ a b c d Straus SE, Thorpe KE, Holroyd-Leduc J (). „How do I perform a lumbar puncture and analyze the results to diagnose bacterial meningitis?”. Journal of the American Medical Association. 296 (16): 2012–22. doi:10.1001/jama.296.16.2012. PMID 17062865.
- ^ a b c d e f g Heyderman RS, Lambert HP, O'Sullivan I, Stuart JM, Taylor BL, Wall RA (). „Early management of suspected bacterial meningitis and meningococcal septicaemia in adults” (PDF). The Journal of infection. 46 (2): 75–7. doi:10.1053/jinf.2002.1110. PMID 12634067. Arhivat din original (PDF) la . Accesat în . – formal guideline at British Infection Society & UK Meningitis Research Trust (). „Early management of suspected meningitis and meningococcal septicaemia in immunocompetent adults”. British Infection Society Guidelines. Arhivat din original la . Accesat în .
- ^ Maconochie I, Baumer H, Stewart ME (). MacOnochie, Ian K, ed. „Fluid therapy for acute bacterial meningitis”. Cochrane Database of Systematic Reviews (1): CD004786. doi:10.1002/14651858.CD004786.pub3. PMID 18254060. CD004786.
- ^ a b Perfect JR, Dismukes WE, Dromer F; et al. (). „Clinical practice guidelines for the management of cryptococcal disease: 2010 update by the infectious diseases society of america”. Clinical Infectious Diseases. 50 (3): 291–322. doi:10.1086/649858. PMID 20047480.
- ^ Sakushima, K (2011 Apr). „Diagnostic accuracy of cerebrospinal fluid lactate for differentiating bacterial meningitis from aseptic meningitis: a meta-analysis”. The Journal of infection. 62 (4): 255–62. doi:10.1016/j.jinf.2011.02.010. PMID 21382412. Verificați datele pentru:
|date=(ajutor) - ^ a b c Bicanic T, Harrison TS (). „Cryptococcal meningitis” (PDF). British Medical Bulletin. 72 (1): 99–118. doi:10.1093/bmb/ldh043. PMID 15838017.
- ^ Sloan D, Dlamini S, Paul N, Dedicoat M (). Sloan, Derek, ed. „Treatment of acute cryptococcal meningitis in HIV infected adults, with an emphasis on resource-limited settings”. Cochrane Database of Systematic Reviews (4): CD005647. doi:10.1002/14651858.CD005647.pub2. PMID 18843697. CD005647.
- ^ Warrell DA, Farrar JJ, Crook DWM (). „24.14.1 Bacterial meningitis”. Oxford Textbook of Medicine Volume 3 (ed. Fourth). Oxford University Press. pp. 1115–29. ISBN 0-19-852787-X.
- ^ a b c „CDC – Meningitis: Transmission”. Centers for Disease Control and Prevention (CDC). . Accesat în .
- ^ a b c d e Segal S, Pollard AJ (). „Vaccines against bacterial meningitis” (PDF). British Medical Bulletin. 72 (1): 65–81. doi:10.1093/bmb/ldh041. PMID 15802609.
- ^ a b Peltola H (). „Worldwide Haemophilus influenzae type b disease at the beginning of the 21st century: global analysis of the disease burden 25 years after the use of the polysaccharide vaccine and a decade after the advent of conjugates” (PDF). Clinical Microbiology Reviews. 13 (2): 302–17. doi:10.1128/CMR.13.2.302-317.2000. PMC 100154
 . PMID 10756001. Arhivat din original (PDF) la . Accesat în .
. PMID 10756001. Arhivat din original (PDF) la . Accesat în .
- ^ a b c Harrison LH (). „Prospects for vaccine prevention of meningococcal infection” (PDF). Clinical Microbiology Reviews. 19 (1): 142–64. doi:10.1128/CMR.19.1.142-164.2006. PMC 1360272
 . PMID 16418528. Arhivat din original (PDF) la . Accesat în .
. PMID 16418528. Arhivat din original (PDF) la . Accesat în .
- ^ a b Wilder-Smith A (). „Meningococcal vaccine in travelers”. Current Opinion in Infectious Diseases. 20 (5): 454–60. doi:10.1097/QCO.0b013e3282a64700. PMID 17762777.
- ^ WHO (). „Detecting meningococcal meningitis epidemics in highly-endemic African countries” (PDF). Weekly Epidemiological Record. 75 (38): 306–9. PMID 11045076.
- ^ Bishai, DM (2011 Jun). „Product development partnerships hit their stride: lessons from developing a meningitis vaccine for Africa”. Health affairs (Project Hope). 30 (6): 1058–64. doi:10.1377/hlthaff.2011.0295. PMID 21653957. Verificați datele pentru:
|date=(ajutor) - ^ Marc LaForce, F (2009 Jun 24). „Epidemic meningitis due to Group A Neisseria meningitidis in the African meningitis belt: a persistent problem with an imminent solution”. Vaccine. 27 Suppl 2: B13–9. doi:10.1016/j.vaccine.2009.04.062. PMID 19477559. Verificați datele pentru:
|date=(ajutor) - ^ a b Weisfelt M, de Gans J, van der Poll T, van de Beek D (). „Pneumococcal meningitis in adults: new approaches to management and prevention”. Lancet Neurol. 5 (4): 332–42. doi:10.1016/S1474-4422(06)70409-4. PMID 16545750.
- ^ a b Zalmanovici Trestioreanu, A (2011 Aug 10). „Antibiotics for preventing meningococcal infections”. Cochrane database of systematic reviews (Online) (8): CD004785. doi:10.1002/14651858.CD004785.pub4. PMID 21833949. Verificați datele pentru:
|date=(ajutor) - ^ a b Ratilal, BO (2011 Aug 10). „Antibiotic prophylaxis for preventing meningitis in patients with basilar skull fractures”. Cochrane database of systematic reviews (Online) (8): CD004884. doi:10.1002/14651858.CD004884.pub3. PMID 21833952. Verificați datele pentru:
|date=(ajutor) - ^ Prasad, K (2007 Oct 17). „Third generation cephalosporins versus conventional antibiotics for treating acute bacterial meningitis”. Cochrane database of systematic reviews (Online) (4): CD001832. doi:10.1002/14651858.CD001832.pub3. PMID 17943757. Verificați datele pentru:
|date=(ajutor) - ^ van de Beek D (). „Adjunctive dexamethasone in bacterial meningitis: a meta-analysis of individual patient data”. Lancet Neurol. 9 (3): 254–63. doi:10.1016/S1474-4422(10)70023-5. PMC 2835871
 . PMID 20138011.
. PMID 20138011.
- ^ a b c d Brouwer MC, McIntyre P, de Gans J, Prasad K, van de Beek D (). Van De Beek, Diederik, ed. „Corticosteroids for acute bacterial meningitis”. Cochrane Database of Systematic Reviews (9): CD004405. doi:10.1002/14651858.CD004405.pub3. PMID 20824838. CD004405.
- ^ a b Assiri AM, Alasmari FA, Zimmerman VA, Baddour LM, Erwin PJ, Tleyjeh IM (). „Corticosteroid administration and outcome of adolescents and adults with acute bacterial meningitis: a meta-analysis”. Mayo Clin. Proc. 84 (5): 403–9. doi:10.4065/84.5.403. PMC 2676122
 . PMID 19411436.
. PMID 19411436.
- ^ Prasad, K (2008 Jan 23). „Corticosteroids for managing tuberculous meningitis”. Cochrane database of systematic reviews (Online) (1): CD002244. doi:10.1002/14651858.CD002244.pub3. PMID 18254003. Verificați datele pentru:
|date=(ajutor) - ^ a b de Gans J, van de Beek D (). „Dexamethasone in adults with bacterial meningitis” (PDF). The New England Journal of Medicine. 347 (20): 1549–56. doi:10.1056/NEJMoa021334. PMID 12432041.
- ^ McIntyre PB; Berkey CS; King SM; et al. (). „Dexamethasone as adjunctive therapy in bacterial meningitis. A meta-analysis of randomized clinical trials since 1988”. Journal of the American Medical Association. 278 (11): 925–31. doi:10.1001/jama.1997.03550110063038. PMID 9302246.
- ^ „Meningitis and Encephalitis Fact Sheet”. National Institute of Neurological Disorders and Stroke (NINDS). . Arhivat din original la . Accesat în .
- ^ Gottfredsson M, Perfect JR (). „Fungal meningitis”. Seminars in Neurology. 20 (3): 307–22. doi:10.1055/s-2000-9394. PMID 11051295.
- ^ „Mortality and Burden of Disease Estimates for WHO Member States in 2002” (xls). World Health Organization (WHO). .
- ^ Richardson MP, Reid A, Tarlow MJ, Rudd PT (). „Hearing loss during bacterial meningitis” (PDF). Archives of Disease in Childhood. 76 (2): 134–38. doi:10.1136/adc.76.2.134. PMC 1717058
 . PMID 9068303.
. PMID 9068303.
- ^ Lapeyssonnie L (). „Cerebrospinal meningitis in Africa”. Bulletin of the World Health Organization. 28: SUPPL:1–114. PMC 2554630
 . PMID 14259333.
. PMID 14259333.
- ^ Greenwood B (). „Manson Lecture. Meningococcal meningitis in Africa”. Trans. R. Soc. Trop. Med. Hyg. 93 (4): 341–53. doi:10.1016/S0035-9203(99)90106-2. PMID 10674069.
- ^ a b c World Health Organization (). Control of epidemic meningococcal disease, practical guidelines, 2nd edition, WHO/EMC/BA/98 (PDF). 3. pp. 1–83.
- ^ WHO (). „Detecting meningococcal meningitis epidemics in highly-endemic African countries” (PDF). Weekly Epidemiological Record. 78 (33): 294–6. PMID 14509123.
- ^ a b Arthur Earl Walker, Edward R. Laws, George B. Udvarhelyi (). „Infections and inflammatory involvement of the CNS”. The Genesis of Neuroscience. Thieme. pp. 219–21. ISBN 1-879284-62-6.
- ^ Whytt R (). Observations on the Dropsy in the Brain. Edinburgh: J. Balfour.
- ^ a b c Greenwood B (). „100 years of epidemic meningitis in West Africa – has anything changed?” (PDF). Tropical Medicine & International health: TM & IH. 11 (6): 773–80. doi:10.1111/j.1365-3156.2006.01639.x. PMID 16771997.
- ^ Vieusseux G (). „Mémoire sur le Maladie qui a regne à Génève au printemps de 1805”. Journal de Médecine, de Chirurgie et de Pharmacologie (Bruxelles) (în French). 11: 50–53.
- ^ Weichselbaum A (). „Ueber die Aetiologie der akuten Meningitis cerebro-spinalis”. Fortschrift der Medizin (în German). 5: 573–583.
- ^ Flexner S (). „The results of the serum treatment in thirteen hundred cases of epidemic meningitis” (PDF). J Exp Med. 17 (5): 553–76. doi:10.1084/jem.17.5.553. PMC 2125091
 . PMID 19867668.
. PMID 19867668.
- ^ a b Swartz MN (). „Bacterial meningitis—a view of the past 90 years”. The New England Journal of Medicine. 351 (18): 1826–28. doi:10.1056/NEJMp048246. PMID 15509815.
- ^ Rosenberg DH, Arling PA (). „Penicillin in the treatment of meningitis”. Journal of the American Medical Association. 125 (15): 1011–17. doi:10.1001/jama.1944.02850330009002. reproduced in Rosenberg DH, Arling PA (). „Penicillin in the treatment of meningitis”. Journal of the American Medical Association. 251 (14): 1870–6. doi:10.1001/jama.251.14.1870. PMID 6366279.
