Diabet zaharat de tipul 2
| Diabet zaharat de tipul 2 | |
 Cercul albastru universal, simbol al diabetului.[1] | |
| Specialitate | medicină de familie endocrinologie |
|---|---|
| Simptome | polyuria[*] Polidipsie polyphagia[*] |
| Clasificare și resurse externe | |
| ICD-9 | 250.00, 250.02 |
| ICD-10 | E11 |
| ICD-11 | |
| OMIM | 125853 |
| DiseasesDB | 3661 |
| MedlinePlus | 000313 |
| eMedicine | article/117853 |
| MeSH ID | D003924 |
| Modifică date / text | |
Diabetul zaharat de tipul 2 – , cunoscut în trecut ca diabet zaharat non-insulinodependent (NIDDM) sau diabetul adultului – este o afecțiune metabolică caracterizată de un nivel ridicat al glicemiei în contextul unei rezistențe la insulină și unei deficiențe relative de insulină.[2] Acesta este opus diabetului zaharat de tipul 1, în care există o deficiență absolută de insulină, cauzată de distrugerea celulelor insulare din pancreas.[3] Simptomele clasice sunt setea exagerată, urinarea frecventă și senzația constantă de foame. Diabetul de tip 2 reprezintă aproximativ 90% din cazurile de diabet, în timp ce restul de 10% sunt reprezentate în principal de diabetul zaharat tip 1 și diabet gestațional. Se crede că obezitatea constituie cauza principală a diabetului de tip 2 la persoanele predispuse genetic.
Diabetul de tip 2 este inițial ținut sub control prin intensificarea activității fizice și ajustarea dietei. Dacă nivelul glicemiei nu scade ca urmare a acestor măsuri, este posibil să fie necesare medicamente ca metformina sau insulina. Cei care își administrează insulină sunt de regulă obligați să-și verifice regulat nivelul glicemiei.
Incidența diabetului a crescut considerabil în decursul ultimilor 50 de ani, în paralel cu cea a obezității. În 2010 existau aproximativ 285 de milioane de oameni care sufereau de această boală, în comparație cu aproximativ 30 de milioane în 1985. Complicațiile pe termen lung provocate de glicemia ridicată pot include afecțiuni ale inimii, accidente vasculare, retinopatie diabetică în care este afectată vederea, insuficiență renală ce poate necesita dializă, și circulație deficitară a membrelor, care poate duce la amputare. Complicația severă reprezentată de cetoacidoză, o caracteristică a diabetului tip 1, are o frecvență redusă.[4] Cu toate acestea, se poate produce coma diabetică hiperosmolară fără cetoacidoză.
Semne și simptome[modificare | modificare sursă]
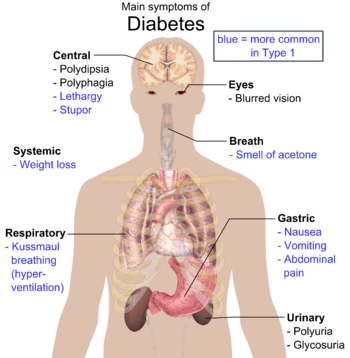
Simptomele clasice ale diabetului sunt poliuria (urinare frecventă), polidipsia (sete exagerată), polifagia (senzație crescută de foame) și scăderea în greutate.[5] Alte simptome prezente la diagnosticare includ: situații repetate de vedere încețoșată, mâncărime, neuropatie preriferică, infecții vaginale recurente și oboseală. Cu toate acestea, multe persoane nu prezintă niciun simptom în primii câțiva ani și sunt diagnosticate în timpul unor teste de rutină.Persoanele care suferă de diabet zaharat de tip 2 pot prezenta foarte rar comă diabetică hiperosmolară fără cetoacidoză (cauzată de un nivel foarte ridicat al glicemiei, asociată cu o reducerea conștienței și tensiune arterială scăzută).[3]
Complicații[modificare | modificare sursă]
Diabetul de tip 2 este de regulă o afecțiune cronică, asociată cu o speranță de viață cu zece ani mai scurtă.[6] Acest lucru este cauzat parțial de un număr de complicații cu care este asociată boala, inclusiv: un risc de două până la patru ori mai mare de afecțiune cardiovasculară, incluzând cardiopatie ischemică și accident vascular, o creștere de 20 de ori a numărului de amputații ale membrelor inferioare și creșterea numărului de cazuri de spitalizare.[6] În țările dezvoltate și din ce în ce mai mult și în restul lumii, diabetul de tip 2 reprezintă cea mai des întâlnită cauză a orbirii netraumatice și insuficienței renale.[7] De asemenea, a fost asociat cu un risc crescut de disfuncție cognitivă și demență, prin procese patologice cum ar fi boala Alzheimer și demența vasculară.[8] Alte complicații includ: acantoză nigricans, disfuncții sexuale și infecții frecvente.[5]
Cauză[modificare | modificare sursă]
Apariția diabetului de tip 2 este determinată de o combinație între stilul de viață și factorii genetici.[7][9] În timp ce unii factori pot fi ținuți sub control, de exemplu dieta și obezitatea, alții, ca avansarea în vârstă, sexul feminin și genetica nu pot fi controlați.[6] Lipsa somnului a fost legată de diabetul de tip 2.[10] Se crede că aceasta acționează prin efectul său asupra metabolismului.[10] De asemenea, este posibil ca statusul nutrițional al gravidei în timpul dezvoltării fătului să aibă un rol, considerându-se că unul din mecanismele implicate este un proces modificat de metilare a ADN-ului.[11]
Stil de viață[modificare | modificare sursă]
Există un număr de factori legați de stilul de viață care prezintă importanță în dezvoltarea diabetului de tip 2, printre care:obezitatea (definită de un indice de masă corporal mai mare de treizeci), lipsa activității fizice, dietă inadecvată, stres și urbanizare.[6] Stratul adipos în exces este asociat cu 30% din cazurile persoanelor originare din China și Japonia, 60-80% din cazurile persoanelor originare din Europa și Africa și 100% la indienii Pima și nativii insulelor in Pacific.[3] Persoanele care nu sunt obeze au de regulă un raport talie-șolduri ridicat.[3]
Factorii legați de dietă influențează, de asemenea, apariția diabetului de tip 2. Consumul excesiv de băuturi îndulcite cu zahăr este asociat cu un risc ridicat.[12][13] Importante sunt și tipurile de grăsimi din dietă, grăsimile saturate și acizii grași trans crescând riscul, iar polinesaturată și grăsimile mononesaturate scăzând riscul.[9] Se pare că și consumul ridicat de orez alb joacă un rol în creșterea riscului.[14] Se crede că lipsa exercițiului fizic stă la baza a 7% din cazuri.[15]
Genetica[modificare | modificare sursă]
Majoritatea cazurilor de diabet implică multe gene, fiecare contribuind în mică parte la probabilitatea crescută de apariție a diabetului de tip 2.[6] Dacă un geamăn identic are diabet, riscul ca celălalt să facă diabet în decursul vieții este mai mare de 90%, în timp ce în cazul fraților neidentici riscul este de 25-50%.[3] Începând cu anul 2011, au fost identificate peste 36 de gene care contribuie la riscul diabetului de tip 2.[16] Împreună, toate aceste gene sunt responsabile doar pentru 10% din componentele totale moștenite ale bolii.De exemplu, alela TCF7L2 crește riscul de apariție a diabetului de 1,5 ori și constituie cel mai mare risc dintre variantele genetice comune. Majoritatea genelor legate de diabet sunt implicate în funcțiile celulelor beta.[3]
Există cazuri rare de diabet, ce apar drept urmare a unei anormalități într-o singură genă (cunoscute drept forme ale diabetului monogenic sau "alte tipuri specifice de diabet").[3][6] Acestea includ, printre altele, diabetul adultului la copii (MODY), sindromul Donohue, și sindromul Rabson-Mendenhall.[6] Diabetul adultului la copii constituie 1–5 % din totalitatea cazurilor de diabet la tineri.[17]
Afecțiuni medicale[modificare | modificare sursă]
Există medicamente și alte probleme de sănătate care pot provoca o predispoziție la diabet.[18] Printre medicamente se numără: glucocorticoizii, tiazida, beta-blocantele, antipsihoticele atipice[19] și statinele.[20] Persoanele care au suferit anterior de diabet gestațional prezintă un risc mai mare de a face diabet de tipul 2.[5] Alte probleme medicale asociate includ: acromegalie, sindrom Cushing, hipertiroidism, feocromocitom și anumite tipuri de cancer, ca de exemplu glucagonom.[18] De asemenea, deficiența de testosteron este asociată cu diabetul de tip 2.[21][22]
Fiziopatologie[modificare | modificare sursă]
Diabetul de tip 2 este cauzat de o insuficiență a producției de insulină din celulele beta în contextul instalării unei rezistențe la insulină.[3] Rezistența la insulină, care înseamnă incapacitatea celulelor să răspundă adecvat la niveluri normale de insulină, are loc în primul rând în mușchi, ficat și țesutul adipos.[23] În ficat, insulina suprimă eliberarea de glucoză. Cu toate acestea, în cazul instalării rezistenței la insulină, ficatul eliberează în mod necorespunzător glucoză în sânge.[6] Proporția dintre rezistența la insulină versus disfuncția celulelor beta diferă în funcție de persoană, unele persoane prezentând în primul rând rezistență la insulină și numai un defect minor în secreția de insulină, iar altele o rezistență minoră la insulină și în primul rând o lipsă a secreției de insulină.[3]
Alte mecanisme potențial importante asociate cu diabetul de tip 2 și rezistența la insulină includ: descompunerea accentuată a lipidelor în interiorul adipocitelor, rezistența la incretină și lipsa acesteia, niveluri ridicate de glucagon în sânge, retenția crescută de sare și apă de către rinichi și o reglare necorespunzătoare a metabolismului de către sistemul nervos central.[6] Cu toate acestea, nu toți oamenii care prezintă rezistență la insulină fac diabet, de moment ce este necesară și o deteriorare a secreției de insulină a celulelor beta pancreatice.[3]
Diagnostic[modificare | modificare sursă]
| Condiție | Glucoza la două ore de la masă | Glucoza în post (dimineața pe nemâncate) | HbA1c |
|---|---|---|---|
| mmol/l(mg/dl) | mmol/l(mg/dl) | % | |
| Normal | <7.8 (<140) | <6.1 (<110) | <6.0 |
| Glicemie afectată de postire | <7.8 (<140) | ≥ 6.1(≥110) & <7.0(<126) | 6.0–6.4 |
| Toleranță afectată la glucoză | ≥7.8 (≥140) | <7.0 (<126) | 6.0–6.4 |
| Diabet zaharat | ≥11.1 (≥200) | ≥7.0 (≥126) | ≥6.5 |
Organizația Mondială a Sănătății definește diabetul (atât de tipul 1, cât și de tipul 2) fie prin valoarea crescută a glicemiei, la o singură determinare, însoțită de simptome, fie prin valorile crescute, stabilite la două determinări, ale oricăruia din următorii parametri:[26]
- valoarea glicemiei plasmatice à jeun ≥ 7,0 mmol/l (126 mg/dl)
- sau
- în urma efectuării unui test de toleranță la glucoză, la două ore după administrarea dozei orale de glucoză, o concentrație plasmatică a glucozei de ≥ 11,1 mmol/l (200 mg/dl)
Testul de glicemie aleatorie mai mare de 11,1 mmol/l (200 mg/dL) asociată cu simptomele tipice[5] sau o valoare a hemoglobinei glicozilate (HbA1c) mai mare de 6,5% reprezintă o altă metodă de diagnosticare a diabetului.[6] În anul 2009, un Comitet Internațional de Experți alcătuit din reprezentați ai Asociației Americane pentru Diabet (ADA), ai Federației Internaționale de Diabet (IDF) și ai Asociației Europene pentru Studiul Diabetului (EASD) a recomandat utilizarea unui prag ≥6,5% HbA1c pentru diagnosticarea diabetului. Această recomandare a fost adoptată de către Asociația Americană pentru Diabet în anul 2010.[27] Testele pozitive trebuie repetate, cu excepția cazului în care pacientul prezintă simptome tipice și o valoare a glicemiei >11,1 mmol/l (>200 mg/dl).[28]
Pragul de diagnosticare a diabetului se bazează pe relația dintre rezultatele testului de toleranță la glucoză, de măsurare a glicemiei à jeun sau HbA1c și complicațiile cum sunt bolile retinei.[6] Se preferă măsurarea glicemiei în condiții de repaus alimentar sau a glicemiei aleatorii în locul testului de toleranță la glucoză, acestea fiind mai convenabile pentru pacienți.[6] Testul HbA1c prezintă avantajul de a nu necesita repausul alimentar, iar rezultatele sunt mai stabile. În schimb, costul testului este mai ridicat decât cel al testului de măsurare a glicemiei.[29] Se estimează că 20% din populația Statelor Unite suferă de diabet fără a fi conștientă de acest fapt.[6]
Diabetul zaharat de tip 2 se caracterizează prin glicemie ridicată în contextul rezistenței la insulină însoțite de deficiența relativă de insulină.[2] Acesta se deosebește de diabetul zaharat de tip 1, caracterizat prin deficiența absolută de insulină provocată de distrugerea celulor insulare din pancreas, și de diabetul zaharat gestațional caracterizat prin creșterea glicemiei asociată cu sarcina.[3] De regulă, tipul 1 și tipul 2 pot fi diferențiate pe baza situațiilor prezentate.[28] În caz de diagnostic incert, testul imunologic poate fi util pentru confirmarea diabetului de tip 1, iar testul de măsurare a nivelului de C-peptide poate fi util pentru confirmarea diabetului de tip 2.[30]
Teste de depistare[modificare | modificare sursă]
Nicio organizație importantă nu recomandă desfășurarea de teste de depistare a diabetului la scară globală, neexistând dovezi că astfel de programe ar fi eficiente.[31] Testele de depistare sunt recomandate de către Comisia de servicii preventive din Statele Unite în cazul adulților care nu prezintă simptome, dar a căror tensiune arterială este mai mare de 135/80 mmHg.[32] În cazul persoanelor cu tensiune arterială sub acest nivel, nu există suficiente dovezi pentru a recomanda sau nu testele de depistare.[32] Organizația Mondială a Sănătății recomandă testarea numai a grupurilor cu risc crescut.[31] În Statele Unite, grupurile cu risc crescut includ: persoanele cu vârsta peste 45 de ani, persoanele care au o rudă de gradul întâi care suferă de diabet, persoanele care aparțin anumitor etnii, inclusiv hispanice, afro-americane și americane netive, persoanele cu antecedente de diabet de sarcină, sindromul ovarului polichistic, greutate excesivă și boli asociate sindromului metabolic.[5]
Prevenție[modificare | modificare sursă]
Instalarea diabetului de tip 2 poate fi întârziată sau prevenită prin adoptarea unei diete echilibrate și prin exerciții fizice.[33][34] Luarea unor măsuri de modificare substanțială a stilului de viață pot contribui la reducerea riscului de apariție a bolii cu peste 50%.[7] Efectele benefice ale exercițiilor fizice se produc indiferent de greutatea corporală inițială sau pierderea în greutate ulterioară a persoanei.[35] Totuși, dovezile privind efectele benefice ale modificării obiceiurilor alimentare sunt limitate,[36] existând doar anumite dovezi în ceea ce privește consumul ridicat de legume cu frunze verzi[37] și reducerea consumului de băuturi dulci.[12] În cazul persoanelor cu toleranță deficitară la glucoză, dieta și exercițiile fizice, atât izolat cât și în combinație cu metformin sau acarboză pot reduce riscul de apariție a diabetului.[7][38] Modificarea stilului de viață este mai eficientă decât administrarea de metformină.[7]
Ținerea sub control a diabetului[modificare | modificare sursă]
Ținerea sub control a diabetului de tip 2 se axează pe modificarea stilului de viață, reducerea altor factori de risc cardiovascular și menținerea glicemiei la un nivel normal.[7] Deși automonitorizarea glicemiei în cazul persoanelor diagnosticate recent cu diabet de tip 2 a fost recomandată de către Serviciul Național de Sănătate din Marea Britanie în anul 2008,[39] beneficiile automonitorizării în cazul persoanelor care nu folosesc insulină în doze multiple sunt discutabile.[7][40] Ținerea sub control a altor factori de risc cardiovascular, cum sunt hipertensiunea, hipercolesterolemia și microalbuminuria, contribuie la îmbunătățirea speranței de viață a bolnavului.[7] Ținerea sub control intensivă a tensiunii arteriale (sub 130/80 mmHg), în comparație cu ținerea sub control standard a tensiunii arteriale (sub 140-160/85-100 mmHg), determină o ușoară reducere a riscului de atac cerebral, neavând însă niciun efect asupra riscului general de deces.[41]
Scăderea intensivă a glicemiei (HbA1C<6%), în comparație cu scăderea standard a glicemiei (HbA1C de 7-7,9%) nu pare să aibă nicio influență asupra mortalității.[42][43] De regulă, obiectivul tratamentului este atingerea unei valori a HbA1C de sub 7% sau a glicemiei à jeun de sub 6,7 mmol/L (120 mg/dL). Totuși, aceste obiective pot fi modificate în urma unui consult clinic profesional, ținând cont de riscurile specifice legate de hipoglicemie și speranța de viață.[5] Se recomandă examinarea oftalmologică regulată în cazul tuturor persoanelor cu diabet de tip 2.[3]
Stil de viață[modificare | modificare sursă]
Alimentația corectă și exercițiile fizice constituie baza tratamentului în diabet,[5] rezultatele fiind cu atât mai bune cu cât exercițiile fizice sunt mai susținute.[44] Gimnastica aerobică determină o scădere a HbA1C și o creștere a sensibilității la insulină.[44] Fitness-ul este și el util, iar combinarea celor două tipuri de exerciții fizice poate fi foarte eficientă.[44] Important este și regimul alimentar în diabet care vizează pierderea în greutate.[45] Deși cea mai bună dietă pentru pierderea în greutate este deocamdată controversată,[45] s-a descoperit că dieta cu indice glicemic scăzut asigură un control mai bun al nivelului glicemiei.[46] Printr-o educație corectă, persoanele care suferă de diabet de tip 2 își pot ține sub control nivelul glicemiei cel puțin șase luni.[47] Dacă schimbarea stilului de viață la persoanele care suferă de o formă ușoară de diabet nu determină o îmbunătățire a nivelului glicemiei în decurs de șase săptămâni, atunci este necesar să se inițieze un tratament medicamentos.[5]
Medicație[modificare | modificare sursă]

În prezent, există câteva clase de medicamente antidiabetice. Metformina este un derivat de biguanidă și este recomandată ca medicație inițială întrucât s-a dovedit că aceasta contribuie la reducerea mortalității.[7] Dacă boala nu este controlată în mod satisfăcător cu metformină, se poate opta pentru un antidiabetic oral din altă clasă.[48] Alte clase de medicamente includ: meglitinidele, sulfonamidele hipoglicemiante, secretagogele de insulină de tip non-sulfonilureice, inhibitorii de alfa-glucozidază, tiazolidindionele, analogii peptidei umane 1 asemănătoare glucagonului și inhibitorii dipeptil peptidazei 4.[7][49] Metformina nu trebuie administrată persoanelor cu insuficiență renală sau hepatică severă.[5] Injecțiile cu insulină pot fi asociate cu medicația orală sau pot fi administrate în mod independent.[7]
În prima fază, cei mai mulți pacienți nu au nevoie de insulină.[3] Pe de altă parte, atunci când insulina este inclusă în tratament, se folosește o formulă de insulină cu acțiune prelungită, administrată seara, iar tratamentul cu medicație orală este continuat.[5][7] Dozele sunt crescute treptat până se obțin rezultatele dorite (nivelul glicemiei fiind controlat eficient).[7] Dacă doza de insulină administrată seara este insuficientă, se poate opta pentru două injecții zilnice, astfel încât nivelul glicemiei să poată fi controlat mai eficient.[5] Insulinele cu acțiune prelungită, glargin și detemir, nu par să producă efecte mult mai bune decât insulina NPH (protamina neutră Hagedorn), dar au un cost mult mai ridicat, ceea ce le face, la nivelul anului 2010, să nu fie rentabile.[50] În timpul sarcinii, tratamentul de elecție rămâne, de regulă, insulina.[5]
Chirurgie[modificare | modificare sursă]
Chirurgia obezității reprezintă o soluție eficientă pentru tratarea diabetului la persoanele care suferă de obezitate.[51] După operație, pentru mulți pacienți, tratamentul medicamentos nu mai este deloc necesar sau include puține medicamente,[52] iar mortalitatea pe termen lung este redusă semnificativ.[53] Procedura implică totuși un risc de deces pe termen scurt mai mic de 1%.[54] Nu se cunoaște deocamdată cu exactitate indicele de masă corporală la care este indicat să se efectueze operația.[53] Se recomandă totuși ca această opțiune să fie avută în vedere în cazul persoanelor care nu își pot ține sub control nici greutatea și nici nivelul glicemiei.[55]
Epidemiologie[modificare | modificare sursă]

no data ≤ 7.5 7.5–15 15–22.5 22.5–30 30–37.5 37.5–45 | 45–52.5 52.5–60 60–67.5 67.5–75 75–82.5 ≥ 82.5 |
În 2010, se estima că la nivel global există 285 milioane de persoane care suferă de diabet de tip 2, adică 90% din cazurile de diabet.[6] Aceasta înseamnă aproximativ 6% din populația adultă a lumii.[56] Diabetul este frecvent atât în țările dezvoltate, cât și în țările în curs de dezvoltare.[6] Cu toate acestea, incidența bolii rămâne scăzută în țările subdezvoltate.[3]
Femeile prezintă un risc mai mare de a se îmbolnăvi de diabet, iar acest lucru este valabil și în cazul anumitor grupuri etnice,[6][57] cum ar fi sud-asiaticii, locuitorii din Oceania, latino-americanii și nativii americani.[5] Cauza o poate constitui sensibilitatea crescută a anumitor grupuri etnice la stilul de viață occidental.[58] Considerat în trecut o boală a adulților, diabetul de tip 2 apare din ce în ce mai frecvent la copii, odată cu creșterea ratei obezității în rândul acestora.[6] În prezent, adolescenții americani sunt diagnosticați cu diabet de tip 2 la fel de frecvent ca și cu diabet de tip 1.[3]
În 1985, rata diabetului era estimată la 30 de milioane, ajungând la 135 de milioane în 1995 și la 217 milioane în 2005.[59] Se crede că această creștere se datorează în primul rând îmbătrânirii populației la nivel global, reducerii exercițiilor fizice, și obezității aflate în continuă creștere.[59] În 2000, printre primele cinci țări în care se înregistra cel mai mare număr de persoane bolnave de diabet se numărau India, cu 31,7 milioane, China, cu 20,8 milioane, Statele Unite, cu 17,7 milioane, Indonezia, cu 8,4 milioane și Japonia, cu 6,8 milioane.[60] Boala este considerată o epidemie mondială de către Organizația Mondială a Sănătății.[61]
Istoric[modificare | modificare sursă]
Diabetul este una dintre primele boli descrise[62] într-un manuscris egiptean care datează din cca 1500 înaintea erei comune și în care se menționează „urinările foarte dese”.[63] Se crede că primele cazuri descrise se referă la diabetul de tip 1.[63] Cam în aceeași perioadă, medicii indieni au identificat boala și au numit-o madhumeha sau urina dulce, menționând faptul că urina atrăgea furnicile.[63] Termenul „diabet” sau „urinare excesivă” a fost folosit pentru prima dată în 230 înaintea erei comune de către medicul grec Appollonius din Memphis.[63] Boala era rară în timpul Imperiului Roman, medicul Galen afirmând că în timpul carierei sale a întâlnit doar două cazuri de acest fel.[63]
Diabetul de tip 1 și diabetul de tip 2 au fost identificate pentru prima dată ca afecțiuni separate de către medicii indieni Sushruta și Charaka în 400-500 era comună, tipul 1 fiind asociat tinerilor și tipul 2 fiind asociat persoanelor supraponderale.[63] Termenul „zaharat” sau „cauzat de zahăr” a fost adăugat de Briton John Rolle la sfârșitul anilor 1700 pentru a diferenția această afecțiune de diabetul insipid, asociat în egală măsură cu urinările frecvente.[63] Un tratament eficient nu a putut fi creat decât la începutul secolului XX, atunci când canadienii Frederick Banting și Charles Best au descoperit insulina, în 1921 și 1922.[63] Această descoperire a fost urmată în anii ’40 de dezvoltarea insulinei NPH cu acțiune prelungită.[63]
Referințe[modificare | modificare sursă]
- ^ „Diabetes Blue Circle Symbol”. International Diabetes Federation. . Arhivat din original la . Accesat în .
- ^ a b Kumar, Vinay; Fausto, Nelson; Abbas, Abul K.; Cotran, Ramzi S. ; Robbins, Stanley L. (). Robbins and Cotran Pathologic Basis of Disease (ed. 7th). Philadelphia, Pa.: Saunders. pp. 1194–1195. ISBN 0-7216-0187-1.
- ^ a b c d e f g h i j k l m n o Shoback, edited by David G. Gardner, Dolores (). Greenspan's basic & clinical endocrinology (ed. 9th). New York: McGraw-Hill Medical. pp. Chapter 17. ISBN 0-07-162243-8.
- ^ Fasanmade, OA; Odeniyi, IA; Ogbera, AO (2008 Jun). „Diabetic ketoacidosis: diagnosis and management”. African journal of medicine and medical sciences. 37 (2): 99–105. PMID 18939392. Verificați datele pentru:
|date=(ajutor) - ^ a b c d e f g h i j k l m Vijan, S (). „Type 2 diabetes”. Annals of internal medicine. 152 (5): ITC31–15; quiz ITC316. doi:10.1059/0003-4819-152-5-201003020-01003. PMID 20194231.
- ^ a b c d e f g h i j k l m n o p q Williams textbook of endocrinology (ed. 12th). Philadelphia: Elsevier/Saunders. pp. 1371–1435. ISBN 978-1-4377-0324-5.
- ^ a b c d e f g h i j k l m Ripsin CM, Kang H, Urban RJ (). „Management of blood glucose in type 2 diabetes mellitus”. Am Fam Physician. 79 (1): 29–36. PMID 19145963.
- ^ Pasquier, F (2010 Oct). „Diabetes and cognitive impairment: how to evaluate the cognitive status?”. Diabetes & metabolism. 36 Suppl 3: S100–5. doi:10.1016/S1262-3636(10)70475-4. PMID 21211730. Verificați datele pentru:
|date=(ajutor) - ^ a b Risérus U, Willett WC, Hu FB (). „Dietary fats and prevention of type 2 diabetes”. Progress in Lipid Research. 48 (1): 44–51. doi:10.1016/j.plipres.2008.10.002. PMC 2654180
 . PMID 19032965.
. PMID 19032965.
- ^ a b Touma, C; Pannain, S (2011 Aug). „Does lack of sleep cause diabetes?”. Cleveland Clinic journal of medicine. 78 (8): 549–58. doi:10.3949/ccjm.78a.10165. PMID 21807927. Verificați datele pentru:
|date=(ajutor) - ^ Christian, P; Stewart, CP (2010 Mar). „Maternal micronutrient deficiency, fetal development, and the risk of chronic disease”. The Journal of nutrition. 140 (3): 437–45. doi:10.3945/jn.109.116327. PMID 20071652. Verificați datele pentru:
|date=(ajutor) - ^ a b Malik, VS (). „Sugar Sweetened Beverages, Obesity, Type 2 Diabetes and Cardiovascular Disease risk”. Circulation. 121 (11): 1356–64. doi:10.1161/CIRCULATIONAHA.109.876185. PMC 2862465
 . PMID 20308626.
. PMID 20308626.
- ^ Malik, VS (2010 Nov). „Sugar-Sweetened Beverages and Risk of Metabolic Syndrome and Type 2 Diabetes: A meta-analysis”. Diabetes Care. 33 (11): 2477–83. doi:10.2337/dc10-1079. PMC 2963518
 . PMID 20693348. Verificați datele pentru:
. PMID 20693348. Verificați datele pentru: |date=(ajutor) - ^ Hu, EA (). „White rice consumption and risk of type 2 diabetes: meta-analysis and systematic review”. BMJ (Clinical research ed.). 344: e1454. doi:10.1136/bmj.e1454. PMC 3307808
 . PMID 22422870.
. PMID 22422870.
- ^ Lee, I-Min (). „Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy”. The Lancet. doi:10.1016/S0140-6736(12)61031-9.
- ^ Herder, C (2011 Jun). „Genetics of type 2 diabetes: pathophysiologic and clinical relevance”. European journal of clinical investigation. 41 (6): 679–92. doi:10.1111/j.1365-2362.2010.02454.x. PMID 21198561. Verificați datele pentru:
|date=(ajutor) - ^ „Monogenic Forms of Diabetes: Neonatal Diabetes Mellitus and Maturity-onset Diabetes of the Young”. National Diabetes Information Clearinghouse (NDIC). National Institute of Diabetes and Digestive and Kidney Diseases, NIH. Accesat în .
- ^ a b Bethel, edited by Mark N. Feinglos, M. Angelyn (). Type 2 diabetes mellitus : an evidence-based approach to practical management. Totowa, NJ: Humana Press. p. 462. ISBN 978-1-58829-794-5.
- ^ Izzedine, H (2005 Nov). „Drug-induced diabetes mellitus”. Expert opinion on drug safety. 4 (6): 1097–109. doi:10.1517/14740338.4.6.1097. PMID 16255667. Verificați datele pentru:
|date=(ajutor) - ^ Sampson, UK (2011 Jul). „Are statins diabetogenic?”. Current opinion in cardiology. 26 (4): 342–7. doi:10.1097/HCO.0b013e3283470359. PMC 3341610
 . PMID 21499090. Verificați datele pentru:
. PMID 21499090. Verificați datele pentru: |date=(ajutor) - ^ Saad F, Gooren L (). „The role of testosterone in the metabolic syndrome: a review”. The Journal of Steroid Biochemistry and Molecular Biology. 114 (1–2): 40–3. doi:10.1016/j.jsbmb.2008.12.022. PMID 19444934.
- ^ Farrell JB, Deshmukh A, Baghaie AA (). „Low testosterone and the association with type 2 diabetes”. The Diabetes Educator. 34 (5): 799–806. doi:10.1177/0145721708323100. PMID 18832284.
- ^ Diabetes mellitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. . p. 15. ISBN 978-1-58255-732-8.
- ^ Definition and diagnosis of diabetes mellitus and intermediate hyperglycemia: report of a WHO/IDF consultation (PDF). Geneva: World Health Organization. . p. 21. ISBN 978-92-4-159493-6.
- ^ Vijan, S (martie 2010). „Type 2 diabetes”. Annals of Internal Medicine. 152 (5): ITC31-15. doi:10.1059/0003-4819-152-5-201003020-01003. PMID 20194231.
- ^ World Health Organization. „Definition, diagnosis and classification of diabetes mellitus and its complications: Report of a WHO Consultation. Part 1. Diagnosis and classification of diabetes mellitus”. Accesat în .
- ^ American Diabetes, Association (). „Diagnosis and classification of diabetes mellitus”. Diabetes Care. 33 Suppl 1 (Supplement_1): S62–9. doi:10.2337/dc10-S062. PMC 2797383
 . PMID 20042775.
. PMID 20042775.
- ^ a b International Expert, Committee (2009 Jul). „International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes”. Diabetes Care. 32 (7): 1327–34. doi:10.2337/dc09-9033. PMC 2699715
 . PMID 19502545. Verificați datele pentru:
. PMID 19502545. Verificați datele pentru: |date=(ajutor) - ^ American Diabetes, Association (). „Diagnosis and classification of diabetes mellitus”. Diabetes Care. 35 Suppl 1: S64–71. doi:10.2337/dc12-s064. PMID 22187472.
- ^ Diabetes mellitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. . p. 201. ISBN 978-1-58255-732-8.
- ^ a b Valdez R (). „Detecting Undiagnosed Type 2 Diabetes: Family History as a Risk Factor and Screening Tool”. J Diabetes Sci Technol. 3 (4): 722–6. PMC 2769984
 . PMID 20144319.
. PMID 20144319.
- ^ a b „Screening: Type 2 Diabetes Mellitus in Adults”. U.S. Preventive Services Task Force. . Arhivat din original la .
- ^ Raina Elley C, Kenealy T (). „Lifestyle interventions reduced the long-term risk of diabetes in adults with impaired glucose tolerance”. Evid Based Med. 13 (6): 173. doi:10.1136/ebm.13.6.173. PMID 19043031.
- ^ Orozco LJ, Buchleitner AM, Gimenez-Perez G, Roqué I Figuls M, Richter B, Mauricio D (). Mauricio, Didac, ed. „Exercise or exercise and diet for preventing type 2 diabetes mellitus”. Cochrane Database Syst Rev (3): CD003054. doi:10.1002/14651858.CD003054.pub3. PMID 18646086.
- ^ O'Gorman, DJ (2011 Sep). „Exercise and the treatment of diabetes and obesity”. The Medical clinics of North America. 95 (5): 953–69. doi:10.1016/j.mcna.2011.06.007. PMID 21855702. Verificați datele pentru:
|date=(ajutor) - ^ Nield L, Summerbell CD, Hooper L, Whittaker V, Moore H (). Nield, Lucie, ed. „Dietary advice for the prevention of type 2 diabetes mellitus in adults”. Cochrane Database Syst Rev (3): CD005102. doi:10.1002/14651858.CD005102.pub2. PMID 18646120.
- ^ Carter, P (). „Fruit and vegetable intake and incidence of type 2 diabetes mellitus: systematic review and meta-analysis”. BMJ (Clinical research ed.). 341: c4229. doi:10.1136/bmj.c4229. PMC 2924474
 . PMID 20724400.
. PMID 20724400.
- ^ Santaguida PL, Balion C, Hunt D; et al. (). „Diagnosis, prognosis, and treatment of impaired glucose tolerance and impaired fasting glucose” (PDF). Evid Rep Technol Assess (Summ) (128): 1–11. PMID 16194123. Arhivat din original (PDF) la . Accesat în .
- ^ „Clinical Guideline:The management of type 2 diabetes (update)”. Arhivat din original la . Accesat în .
- ^ Farmer, AJ (2012 Feb 27). „Meta-analysis of individual patient data in randomised trials of self monitoring of blood glucose in people with non-insulin treated type 2 diabetes”. BMJ (Clinical research ed.). 344: e486. PMID 22371867. Verificați datele pentru:
|date=(ajutor) - ^ McBrien, K (2012 Aug 6). „Intensive and Standard Blood Pressure Targets in Patients With Type 2 Diabetes Mellitus: Systematic Review and Meta-analysis”. Archives of internal medicine: 1–8. PMID 22868819. Verificați datele pentru:
|date=(ajutor) - ^ Boussageon, R (). „Effect of intensive glucose lowering treatment on all cause mortality, cardiovascular death, and microvascular events in type 2 diabetes: meta-analysis of randomised controlled trials”. BMJ (Clinical research ed.). 343: d4169. doi:10.1136/bmj.d4169. PMC 3144314
 . PMID 21791495.
. PMID 21791495.
- ^ Webster, MW (2011 Jul). „Clinical practice and implications of recent diabetes trials”. Current opinion in cardiology. 26 (4): 288–93. doi:10.1097/HCO.0b013e328347b139. PMID 21577100. Verificați datele pentru:
|date=(ajutor) - ^ a b c Zanuso S, Jimenez A, Pugliese G, Corigliano G, Balducci S (). „Exercise for the management of type 2 diabetes: a review of the evidence”. Acta Diabetol. 47 (1): 15–22. doi:10.1007/s00592-009-0126-3. PMID 19495557.
- ^ a b Davis N, Forbes B, Wylie-Rosett J (). „Nutritional strategies in type 2 diabetes mellitus”. Mt. Sinai J. Med. 76 (3): 257–68. doi:10.1002/msj.20118. PMID 19421969.
- ^ Thomas D, Elliott EJ (). Thomas, Diana, ed. „Low glycaemic index, or low glycaemic load, diets for diabetes mellitus”. Cochrane Database Syst Rev (1): CD006296. doi:10.1002/14651858.CD006296.pub2. PMID 19160276.
- ^ Hawthorne, K.; Robles, Y.; Cannings-John, R.; Edwards, A. G. K.; Robles, Yolanda (). Robles, Yolanda, ed. „Culturally appropriate health education for Type 2 diabetes mellitus in ethnic minority groups”. Cochrane Database Syst Rev (3): CD006424. doi:10.1002/14651858.CD006424.pub2. PMID 18646153. CD006424.
- ^ Qaseem, A (). „Oral pharmacologic treatment of type 2 diabetes mellitus: a clinical practice guideline from the American College of Physicians”. Annals of internal medicine. 156 (3): 218–31. doi:10.1059/0003-4819-156-3-201202070-00011. PMID 22312141.
- ^ American Diabetes, Association (). „Standards of medical care in diabetes--2012”. Diabetes Care. 35 Suppl 1: S11–63. doi:10.2337/dc12-s011. PMID 22187469.
- ^ Waugh, N (2010 Jul). „Newer agents for blood glucose control in type 2 diabetes: systematic review and economic evaluation”. Health technology assessment (Winchester, England). 14 (36): 1–248. doi:10.3310/hta14360. PMID 20646668. Verificați datele pentru:
|date=(ajutor) - ^ Picot, J (2009 Sep). „The clinical effectiveness and cost-effectiveness of bariatric (weight loss) surgery for obesity: a systematic review and economic evaluation”. Health technology assessment (Winchester, England). 13 (41): 1–190, 215–357, iii–iv. doi:10.3310/hta13410. PMID 19726018. Verificați datele pentru:
|date=(ajutor) - ^ Frachetti, KJ (2009 Apr). „Bariatric surgery for diabetes management”. Current opinion in endocrinology, diabetes, and obesity. 16 (2): 119–24. doi:10.1097/MED.0b013e32832912e7. PMID 19276974. Verificați datele pentru:
|date=(ajutor) - ^ a b Schulman, AP (2009 Sep-Oct). „"Metabolic" surgery for treatment of type 2 diabetes mellitus”. Endocrine practice : official journal of the American College of Endocrinology and the American Association of Clinical Endocrinologists. 15 (6): 624–31. doi:10.4158/EP09170.RAR. PMID 19625245. Verificați datele pentru:
|date=(ajutor) - ^ Colucci, RA (2011 Jan). „Bariatric surgery in patients with type 2 diabetes: a viable option”. Postgraduate Medicine. 123 (1): 24–33. doi:10.3810/pgm.2011.01.2242. PMID 21293081. Verificați datele pentru:
|date=(ajutor) - ^ Dixon, JB (2012 Jun 16). „Bariatric surgery for type 2 diabetes”. Lancet. 379 (9833): 2300–11. PMID 22683132. Verificați datele pentru:
|date=(ajutor) - ^ Meetoo, D (2007 Sep 13-27). „An epidemiological overview of diabetes across the world”. British journal of nursing (Mark Allen Publishing). 16 (16): 1002–7. PMID 18026039. Verificați datele pentru:
|date=(ajutor) - ^ Abate N, Chandalia M (). „Ethnicity and type 2 diabetes: focus on Asian Indians”. J. Diabetes Complicat. 15 (6): 320–7. doi:10.1016/S1056-8727(01)00161-1. PMID 11711326.
- ^ Carulli, L (2005 Nov). „Review article: diabetes, genetics and ethnicity”. Alimentary pharmacology & therapeutics. 22 Suppl 2: 16–9. doi:10.1111/j.1365-2036.2005.02588.x. PMID 16225465. Verificați datele pentru:
|date=(ajutor) - ^ a b Smyth, S (2006 Jan). „Diabetes and obesity: the twin epidemics”. Nature Medicine. 12 (1): 75–80. doi:10.1038/nm0106-75. PMID 16397575. Verificați datele pentru:
|date=(ajutor) - ^ Wild S, Roglic G, Green A, Sicree R, King H (). „Global prevalence of diabetes: estimates for the year 2000 and projections for 2030”. Diabetes Care. 27 (5): 1047–53. doi:10.2337/diacare.27.5.1047. PMID 15111519.
- ^ „Diabetes Fact sheet N°312”. World Health Organization. . Accesat în .
- ^ Ripoll, Brian C. Leutholtz, Ignacio (). Exercise and disease management (ed. 2nd). Boca Raton: CRC Press. p. 25. ISBN 978-1-4398-2759-8.
- ^ a b c d e f g h i editor, Leonid Poretsky, (). Principles of diabetes mellitus (ed. 2nd). New York: Springer. p. 3. ISBN 978-0-387-09840-1.
Legături externe[modificare | modificare sursă]
| Puteți găsi mai multe informații despre Diabetes mellitus prin căutarea în proiectele similare ale Wikipediei, grupate sub denumirea generică de „proiecte surori”: | |
| Definiții și traduceri în Wikționar | |
| Imagini și media la Commons | |
| Citate la Wikicitat | |
| Texte sursă la Wikisursă | |
| Manuale la Wikimanuale | |
| Resurse de studiu la Wikiversitate | |
- Diabet zaharat de tipul 2 pe Curlie
- National Diabetes Information Clearinghouse Arhivat în , la Wayback Machine.
- Centers for Disease Control (Endocrine pathology)
