Hemodializă: Diferență între versiuni
| Linia 61: | Linia 61: | ||
==== Dezechilibre electrolitice ==== |
==== Dezechilibre electrolitice ==== |
||
Deși un lichid de dializat, care este o soluție care conține electroliți diluați, este utilizat pentru filtrarea sângelui, hemodializa poate provoca un dezechilibru electrolitic. Aceste dezechilibre pot deriva din concentrații anormale de potasiu ([[hipokalemie]], [[hiperkalemie]]) și sodiu ([[hiponatremie]], [[hipernatremie]]). Aceste dezechilibre electrolitice sunt asociate cu creșterea mortalității cardiovasculare.<ref>{{cite journal | vauthors = Pirklbauer M | title = Hemodialysis treatment in patients with severe electrolyte disorders: Management of hyperkalemia and hyponatremia | journal = Hemodialysis International. International Symposium on Home Hemodialysis | volume = 24 | issue = 3 | pages = 282–289 | date = July 2020 | pmid = 32436307 | pmc = 7496587 | doi = 10.1111/hdi.12845 }}</ref> |
Deși un lichid de dializat, care este o soluție care conține electroliți diluați, este utilizat pentru filtrarea sângelui, hemodializa poate provoca un dezechilibru electrolitic. Aceste dezechilibre pot deriva din concentrații anormale de potasiu ([[hipokalemie]], [[hiperkalemie]]) și sodiu ([[hiponatremie]], [[hipernatremie]]). Aceste dezechilibre electrolitice sunt asociate cu creșterea mortalității cardiovasculare.<ref>{{cite journal | vauthors = Pirklbauer M | title = Hemodialysis treatment in patients with severe electrolyte disorders: Management of hyperkalemia and hyponatremia | journal = Hemodialysis International. International Symposium on Home Hemodialysis | volume = 24 | issue = 3 | pages = 282–289 | date = July 2020 | pmid = 32436307 | pmc = 7496587 | doi = 10.1111/hdi.12845 }}</ref> |
||
== Mecanism și tehnică == |
|||
[[Image:Semipermeable membrane (svg).svg|thumb|250px|Membrană semipermeabilă]] |
|||
Principiul hemodializei este același cu alte metode de [[dializă]]; implică [[difuzie]] de soluții pe o membrană semipermeabilă. Hemodializa utilizează [[fluxul de curent contrareutar|counter]], unde dializa curge în direcția opusă [[fluxului sanguin]] în circuitul [[extracorporeal]]. Debitul de contracurent menține gradientul de concentrație pe membrană la un maxim și crește eficiența dializei. |
|||
Îndepărtarea lichidului [[ultrafiltrare (renală)|ultrafiltrație]] se realizează prin modificarea [[Hidrostatică|presiunii hidrostatice]] a compartimentului de dializă, cauzând apei libere și unor soluții dizolvate să se deplaseze de-a lungul membranei de-a lungul unui gradient de presiune creat. |
|||
Soluția de dializă utilizată poate fi o soluție sterilizată de ioni minerali și se numește dializă. [[Uree|Ureea]] și alte deșeuri, inclusiv [[potasiu]]l, și [[fosfat]]ul difuzează în soluția de dializă. Cu toate acestea, concentrațiile de [[sodiu]] și clorură sunt similare cu cele ale [[Plasmă (biologie)|plasmei]] normale pentru a preveni pierderea. [[Bicarbonat de sodiu|Bicarbonatul de sodiu]] se adaugă într-o concentrație mai mare decât plasma pentru a corecta aciditatea sângelui. O cantitate mică de glucoză este, de asemenea, frecvent utilizată. Concentrația de electroliți din dializă este ajustată în funcție de starea pacientului înainte de dializă. Dacă se adaugă o concentrație mare de sodiu la dializă, pacientului i de poate face sete și ajunge să acumuleze fluide corporale, ceea ce poate duce la leziuni cardiace. Dimpotrivă, concentrații scăzute de sodiu în soluția de dializă au fost asociate cu o tensiune arterială scăzută și creșterea în greutate intradialitică, care sunt markeri ai rezultatelor îmbunătățite. Cu toate acestea, beneficiile utilizării unei concentrații scăzute de sodiu nu au fost încă demonstrate, deoarece acești pacienți pot suferi, de asemenea, de crampe, hipotensiune arterială intradialitică și sodiu scăzut în ser, care sunt simptome asociate cu un risc ridicat de mortalitate.<ref>{{Cite web|title=Dialysate sodium levels for chronic haemodialysis|url=https://www.cochrane.org/CD011204/RENAL_dialysate-sodium-levels-chronic-haemodialysis|access-date=2021-01-02|website=www.cochrane.org|language=en}}</ref> |
|||
Rețineți că acesta este un proces diferit de tehnica legată de [[hemofiltrare]]. |
|||
==Vezi și== |
==Vezi și== |
||
Versiunea de la 27 martie 2021 16:41
| Unul sau mai mulți editori lucrează în prezent la această pagină sau secțiune. Pentru a evita conflictele de editare și alte confuzii creatorul solicită ca, pentru o perioadă scurtă de timp, această pagină să nu fie editată inutil sau nominalizată pentru ștergere în această etapă incipientă de dezvoltare, chiar dacă există unele lacune de conținut. Dacă observați că nu au mai avut loc modificări de 10 zile puteți șterge această etichetă. |
| Hemodializă | |
 Mașină de hemodializă | |
| Specialitate | nefrologie |
|---|---|
| Clasificare și resurse externe | |
| ICD-11 | |
| Modifică date / text | |
Hemodializa sau pur și simplu dializa, este un proces de purificare a sângelui unei persoane ai cărei rinichi nu funcționează normal. Acest tip de dializă realizează eliminarea extracorporală a deșeurilor, cum ar fi creatinină și uree și apă liberă din sânge atunci când rinichii sunt într-o stare de insuficiență renală. Hemodializa este una dintre cele trei terapii de substituție renală (celelalte două fiind transplantul de rinichi și dializa peritoneală). O metodă alternativă pentru separarea extracorporală a componentelor sanguine, cum ar fi plasma sau celulele, este afereza.
Hemodializa poate fi o terapie ambulatorie sau internat. Hemodializa de rutină se efectuează într-o unitate de dializă ambulatoriu, fie într-o cameră construită în acest scop într-un spital sau o clinică dedicată, independent. Mai rar hemodializa se face acasă. Tratamentele de dializă într-o clinică sunt inițiate și gestionate de personal specializat format din asistente medicale și tehnicieni; tratamentele de dializă la domiciliu pot fi auto-inițiate și gestionate sau efectuate în comun cu ajutorul unui ajutor instruit, care este, de obicei, un membru al familiei.[1]
Utilizări medicale
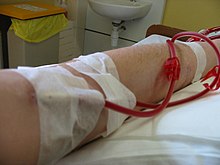
Hemodializa este alegerea dializei pentru pacienții care au nevoie acută de dializă, și pentru mulți pacienți ca terapie de întreținere. Acesta oferă clearance-ul excelent, rapid de solutes.[2]
Un nefrolog (un specialist medicalpentru rinichi) decide când este necesară hemodializa și diverșii parametri pentru un tratament de dializă. Acestea includ frecvența (câte tratamente pe săptămână), durata fiecărui tratament și debitul de sânge și soluție de dializă, precum și dimensiunea dializei. Compoziția soluției de dializă este, de asemenea, uneori ajustată în ceea ce privește nivelurile sale de sodiu și potasiu și bicarbonat. În general, cu cât dimensiunea corporală a unei persoane este mai mare, cu atât va avea nevoie de dializă. În America de Nord și UK, tratamentele de 3-4 ore (uneori până la 5 ore pentru pacienții mai mari) administrate de 3 ori pe săptămână sunt tipice. Sesiunile de două ori pe săptămână sunt limitate la pacienții care au o funcție renală reziduală substanțială. Patru sesiuni pe săptămână sunt adesea prescrise pentru pacienții mai mari, precum și pacienții care au probleme cu supraîncărcare a fluidelor. În cele din urmă, există un interes tot mai mare în efectuarea de hemodializă la doniciliu de zi cu zi, care este de 1,5 - 4 ore pe sesiune urmară de 5-7 ori pe săptămână, de obicei. Există, de asemenea, interes în dializă nocturnă, care implică dializarea unui pacient, de obicei la domiciliu, timp de 8-10 ore pe noapte, 3-6 nopți pe săptămână. Dializa nocturnă în centru, de 3-4 ori pe săptămână, este, de asemenea, oferită la o mână de unități de dializă din Statele Unite.
Efecte adverse
Dezavantaje
- Limitează independența, deoarece persoanele care urmează această procedură nu pot călători din cauza disponibilității proviziilor
- Necesită mai multe consumabile, cum ar fi calitatea înaltă a apei și de energie electrică
- Necesită o tehnologie fiabilă, cum ar fi aparatele de dializă
- Procedura este complicată și necesită ca personalul de îngrijire să aibă mai multe cunoștințe
- Necesită timp pentru a configura și curăța mașina de dializă, și cheltuieli cu mașinile și personalul asociat[2]
Complicații
Schimburi de fluide
Hemodializa implică adesea îndepărtarea lichidului [prin ultrafiltrare), deoarece majoritatea pacienților cu insuficiență renală prodic puțină sau deloc urină. Efectele secundare cauzate de eliminarea prea mult lichid și / sau eliminarea lichidului prea rapidă includ sângerângeri, oboseală, dureri în piept, crampe în picioare, greață și dureri de cap. Aceste simptome pot apărea în timpul tratamentului și pot persista după tratament; acestea sunt uneori denumite colectiv mahmureala dializei sau spălare a dializei. Severitatea acestor simptome este, de obicei, proporțională cu cantitatea și viteza de îndepărtare a lichidului. Cu toate acestea, impactul unei anumite cantități sau rata de îndepărtare a lichidului poate varia foarte mult de la o persoană la alta și de la o zi la alta. Aceste reacții adverse pot fi evitate și / sau severitatea lor diminuată prin limitarea aportului de lichide între tratamente sau creșterea dozei de dializă, de exemplu dializând mai des sau mai mult pe tratament decât standardul de trei ori pe săptămână, 3-4 ore pe program de tratament.
Despre acces
Deoarece hemodializa necesită acces la sistemul circulator, pacienții supuși hemodializei își pot expune sistemul circulator la microbi, ceea ce poate duce la bacteriemie, o infecție care afectează valvele inimii (endocardită) sau la o infecție care afectează oasele (osteomielită). Riscul de infecție variază în funcție de tipul de acces utilizat (vezi mai jos). Sângerarea poate apărea, de asemenea, din nou, riscul variază în funcție de tipul de acces utilizat. Infecțiile pot fi minimizate prin respectarea strictă a celor mai bune practici privind controlul infecției.
Dislocarea acului venos
Dislocarea venoasă a acului (VND) este o complicație fatală a hemodializei, în care pacientul suferă o pierdere rapidă de sânge datorită unui atașament șubred al acului la punctul de acces venos.[3]
Relativ la anticoagulante
Heparina nefracționată (UHF) este cel mai frecvent utilizat anticoagulant în hemodializă, deoarece este în general bine tolerată și poate fi inversată rapid cu sulfat de protamină. Heparina cu greutate moleculară mică (LMWH) este însă din ce în ce mai populară și este acum norma în Europa de Vest.[4] Comparativ cu UHF, LMWH are avantajul unui mod mai ușor de administrare și sângerare redusă, dar efectul nu poate fi ușor inversat.[5] Heparina poate provoca rar un număr scăzut de trombocite datorită unei reacții numite trombocitopenie indusă de heparină (HIT). La acești pacienți, pot fi utilizate anticoagulante alternative. Riscul de HIT este mai mic cu LMWH comparativ cu UHF. Chiar dacă HIT provoacă un număr scăzut de trombocite se poate predispune paradoxal tromboză.[6] La pacienții cu risc ridicat de sângerare, dializa se poate face fără anticoagulante.[7]
Sindromul primei utilizări
Sindromul de primă utilizare este o reacție anafilactică rară, dar severă la rinichiul artificial. Simptomele sale includ strănut, respirație șuierătoare, dificultăți de respirație, dureri de spate, dureri în piept, sau moarte subită. Aceasta poate fi cauzată de sterilizarea reziduală în rinichiul artificial sau de materialul membranei în sine. În ultimii ani, incidența sindromului de primă utilizare a scăzut, datorită utilizării crescute a sterilizării cu radiații ionizante, sterilizării cu abur sau a radiațiilor cu fascicul de electroni în locul sterilanților chimici, precum și a dezvoltării de noi membrane semipermeabile de biocompatibilitate. Trebuie luate în considerare întotdeauna noi metode de prelucrare a componentelor acceptabile anterior ale dializei. De exemplu, în 2008, o serie de reacții de primă utilizare, inclusiv decese, au apărut din cauza heparinei contaminate în timpul procesului de fabricație cu sulfat de condroitină suprasulfurat.[8]
Cardiovasculare
Complicațiile pe termen lung ale hemodializei includ amiloidoza asociată cu hemodializă, neuropatie și diferite forme de boli de inimă. Creșterea frecvenței și a duratei de tratament au fost demonstrate pentru a îmbunătăți supraîncărcarea cu lichide și mărirea inimii, care sunt frecvent observate la astfel de pacienți.[9][10] Datorită acestor complicații, prevalența utilizării medicina complementară și alternativă este ridicată în rândul pacienților supuși hemodializei.[11][12]
Deficit de vitamine
La unii pacienți cu hemodializă poate apărea deficit de acid folic.[13]
Dezechilibre electrolitice
Deși un lichid de dializat, care este o soluție care conține electroliți diluați, este utilizat pentru filtrarea sângelui, hemodializa poate provoca un dezechilibru electrolitic. Aceste dezechilibre pot deriva din concentrații anormale de potasiu (hipokalemie, hiperkalemie) și sodiu (hiponatremie, hipernatremie). Aceste dezechilibre electrolitice sunt asociate cu creșterea mortalității cardiovasculare.[14]
Mecanism și tehnică

Principiul hemodializei este același cu alte metode de dializă; implică difuzie de soluții pe o membrană semipermeabilă. Hemodializa utilizează counter, unde dializa curge în direcția opusă fluxului sanguin în circuitul extracorporeal. Debitul de contracurent menține gradientul de concentrație pe membrană la un maxim și crește eficiența dializei.
Îndepărtarea lichidului ultrafiltrație se realizează prin modificarea presiunii hidrostatice a compartimentului de dializă, cauzând apei libere și unor soluții dizolvate să se deplaseze de-a lungul membranei de-a lungul unui gradient de presiune creat.
Soluția de dializă utilizată poate fi o soluție sterilizată de ioni minerali și se numește dializă. Ureea și alte deșeuri, inclusiv potasiul, și fosfatul difuzează în soluția de dializă. Cu toate acestea, concentrațiile de sodiu și clorură sunt similare cu cele ale plasmei normale pentru a preveni pierderea. Bicarbonatul de sodiu se adaugă într-o concentrație mai mare decât plasma pentru a corecta aciditatea sângelui. O cantitate mică de glucoză este, de asemenea, frecvent utilizată. Concentrația de electroliți din dializă este ajustată în funcție de starea pacientului înainte de dializă. Dacă se adaugă o concentrație mare de sodiu la dializă, pacientului i de poate face sete și ajunge să acumuleze fluide corporale, ceea ce poate duce la leziuni cardiace. Dimpotrivă, concentrații scăzute de sodiu în soluția de dializă au fost asociate cu o tensiune arterială scăzută și creșterea în greutate intradialitică, care sunt markeri ai rezultatelor îmbunătățite. Cu toate acestea, beneficiile utilizării unei concentrații scăzute de sodiu nu au fost încă demonstrate, deoarece acești pacienți pot suferi, de asemenea, de crampe, hipotensiune arterială intradialitică și sodiu scăzut în ser, care sunt simptome asociate cu un risc ridicat de mortalitate.[15]
Rețineți că acesta este un proces diferit de tehnica legată de hemofiltrare.
Vezi și
Referințe
- ^ „Kidney Failure: Choosing a Treatment That's Right for You”. National Kidney and Urologic Diseases Information Clearinghouse guidance. Arhivat din original la .
- ^ a b Daugirdas JT, Black PG, Ing TS (). Handbook of Dialysis (ed. 4th). Philadelphia, PA: Lippincott Williams & Wilkins, a Wolters Kluwer Business.
- ^ Van Waeleghem JP, Chamney M, Lindley EJ, Pancírová J (decembrie 2008). „Venous needle dislodgement: how to minimise the risks” (PDF). Journal of Renal Care. 34 (4): 163–8. doi:10.1111/j.1755-6686.2008.00047.x. PMID 19090893.
- ^ Cronin RE, Reilly RF (septembrie 2010). „Unfractionated heparin for hemodialysis: still the best option”. Seminars in Dialysis. 23 (5): 510–5. doi:10.1111/j.1525-139X.2010.00770.x. PMC 3229102
 . PMID 21039876.
. PMID 21039876.
- ^ Davenport A (august 2009). „Articol de revizuire: Heparină cu greutate moleculară scăzută ca anticoagulant alternativ la heparina nefracționată pentru tratamentele de rutină de hemodializă în ambulatoriu”. Nephrology. 14 (5): 455–61. doi:10.1111/j.1440-1797.2009.01135.x
 . PMID 19674314.
. PMID 19674314.
- ^ Dutt T, Schulz M (decembrie 2013). „Heparin-induced thrombocytopaenia (HIT)-an overview: what does the nephrologist need to know and do?”. Clinical Kidney Journal. 6 (6): 563–7. doi:10.1093/ckj/sft139. PMC 4438383
 . PMID 26069824.
. PMID 26069824.
- ^ Davenport A (iulie 2011). „What are the anticoagulation options for intermittent hemodialysis?”. Nature Reviews. Nephrology. 7 (9): 499–508. doi:10.1038/nrneph.2011.88. PMID 21727925.
- ^ Kishimoto TK, Viswanathan K, Ganguly T, et al. (). „Contaminated heparin associated with adverse clinical events and activation of the contact system”. N Engl J Med. 358 (23): 2457–67. doi:10.1056/NEJMoa0803200. PMC 3778681
 . PMID 18434646.
. PMID 18434646.
- ^ Ayus JC, Mizani MR, Achinger SG, Thadhani R, Go AS, Lee S (septembrie 2005). „Effects of short daily versus conventional hemodialysis on left ventricular hypertrophy and inflammatory markers: a prospective, controlled study”. Journal of the American Society of Nephrology. 16 (9): 2778–88. doi:10.1681/ASN.2005040392
 . PMID 16033855.
. PMID 16033855.
- ^ Weinreich T, De los Ríos T, Gauly A, Passlick-Deetjen J (). „Effects of an increase in time vs. frequency on cardiovascular parameters in chronic hemodialysis patients”. Clinical Nephrology. 66 (6): 433–9. doi:10.5414/CNP66433. PMID 17176915.
- ^ Heydari M, Hashempur MH, Zargaran A (). „Use of herbal remedies among patients undergoing hemodialysis”. Iran Journal of Kidney Diseases. 11 (1): 101–12. PMID 23883087.
- ^ Birdee GS, Phillips RS, Brown RS (). „Use of Complementary and Alternative Medicine among Patients with End-Stage Renal Disease”. Evidence-Based Complementary and Alternative Medicine. 2013: 1–6. doi:10.1155/2013/654109. PMC 3655568
 . PMID 23710227.
. PMID 23710227.
- ^ „Vitamin Deficiency Anemia”. Mayo Clinic.
- ^ Pirklbauer M (iulie 2020). „Hemodialysis treatment in patients with severe electrolyte disorders: Management of hyperkalemia and hyponatremia”. Hemodialysis International. International Symposium on Home Hemodialysis. 24 (3): 282–289. doi:10.1111/hdi.12845. PMC 7496587
 . PMID 32436307.
. PMID 32436307.
- ^ „Dialysate sodium levels for chronic haemodialysis”. www.cochrane.org (în engleză). Accesat în .
Legături externe
![]() Materiale media legate de hemodializa la Wikimedia Commons
Materiale media legate de hemodializa la Wikimedia Commons
- en Rinichii dumneavoastră și modul în care aceștia funcționează - Institutul Național de Diabet și Boli Digestive și Renale (NIDDK), NIH.
- en Metode de tratament pentru insuficiență renală – Institutul Național de Diabet și Boli Digestive și Renale (NIDDK), NIH.
- en Metode de tratament pentru insuficiență renală: Hemodializa – Informații de la Institutul National de Rinichi și Boli Urologice Clearinghouse, NIH.
