Istoria psihiatriei
Acest articol sau secțiune are mai multe probleme. Puteți să contribuiți la rezolvarea lor sau să le comentați pe pagina de discuție. Pentru ajutor, consultați pagina de îndrumări.
Nu ștergeți etichetele înainte de rezolvarea problemelor. |
Cuvântul psihiatrie este rezultatul combinării a două cuvinte grecești: psyche care înseamnă suflet și iatreea care înseamnă vindecare. Prin urmare, psihiatria este acea specialitate medicală care se ocupă cu vindecarea problemelor sufletești sau mintale. Deși psihiatria nu s-a constituit ca ramură distinctă a medicinei până în secolele XVII-XVIII, înțelegerea și cercetarea minții și a problemelor mintale au fost subiecte de interes atât pentru filozofie cât și pentru medicină din cele mai vechi timpuri. Prin urmare, istoria psihiatriei include în mod necesar o istorie a concepțiilor despre funcțiile psihice, bolilor mintale și a tratamentului lor de la începuturile istoriei umane și până azi.
Antichitatea
[modificare | modificare sursă]În Tratatul de Medicină Internă al Împăratului Galben (sec. V î.Hr. - sec. III î.Hr.) tulburările mintale sunt explicate ca fiind urmarea tulburărilor energetice implicând cele cinci spirite sau suflete: Hun, Po, Zhi, Yi și Shen. Tulburările Hun, suflet non-corporal, rezultă în furie, frustrare și resentiment; depresia și tristețea sunt rezultatul tulburărilor Po; tulburările Zhi sunt cauza comportamentelor iresponsabile și impulsive; tulburările Yi, suflet localizat în splină, provoacă îngrijorare și preocupări obsesive; tulburările Shen rezultă în timiditate și, în cazuri extreme, în agitație și idei delirante.[1]
Charaka Samhita (sec. II î.Hr. - sec. II d.Hr.), un tratat de medicină ayurvedică, discută tratamente pentru depresie și confuzie mintală.[2][3] Vechii egipteni considerau că toate bolile, indiferent de formele de manifestare, ar avea o origine fizică, și localizau în inimă sediul acelor simptome care azi sunt denumite psihice. Nu se făcea nicio deosebire între maladii corporale și mintale.
În secolul V î.Hr., tulburările psihice, în special tulburările de tip psihotic, erau considerate de origine supranaturală,[4] o opinie împărtășită atât în Grecia Antică cât și în Imperiul Roman.[4] În Europa, primele tratate despre tulburările psihice au fost scrise în Grecia Antică.[5] Pe baza studiilor sale anatomice, Alcmeon din Crotone a descoperit legătura dintre creier și organele de simț și a postulat că organul minții este creierul. În secolul IV î.Hr., Hipocrate a teoretizat că tulburările psihice sunt datorate unor anomalii fiziologice.[4] Hipocrate descrie o vizită la filozoful Democrit, pe care l-a găsit în grădina sa vivisecționând animale. Democrit i-a explicat că încerca sa descopere cauzele nebuniei și ale melancoliei. Dupa Hipocrate, Democrit ar fi fost în posesia unui tratat despre nebunie și melancolie.[6] Bazându-se pe observații clinice, Hippocrate individualizează patru tipuri de boli mintale:
- Frenitele, maladii psihotice organice primitive ale creierului cu manifestare acută însoțită de febră;
- Mania, incluzând tulburări mintale acute fără febră;
- Melancolia, boală mintală stabilizată sau cronică;
- Epilepsia, căreia îi neagă originea magică sau divină (morbus sacer), atribuindu-i o semnificație apropiată de părerile actuale.
În lucrările lui Aristotel se conturează ideea conform căreia personalitatea umană este localizată în cap.
Din timpul Imperiului Roman ne-au rămas numeroase descrieri ale unor tulburări psihice, prin Cicero („Scrisorile Tusculane"), Aulus Cornelius Celsus, Soranus din Ephes și Areteus din Cappadochia. Ca metode de tratament se foloseau masajele, ventuzele, luarea de sânge și dieta.
Evul Mediu
[modificare | modificare sursă]Primele așezăminte speciale pentru bolnavi psihici au fost construite în Bagdad în 705 d. Hr.,[7] apoi în Fes, pe la începutul sec. al XVIII-lea, și în Cairo în anul 800 d. Hr.[necesită citare]
În Orientul Islamic medicii care au scris despre tulburările psihice și tratametul lor îi includ pe Muhammad ibn Zakariya al-Razi, Najab ud-dīn Muhammad[necesită citare], și Abu Ali al-Hussein ibn Abdallah ibn Sina, cunoscut în Occident ca Avicenna.[8][9][10]
În Europa medievală, bolnavii agitați sau agresivi erau închiși în colivii de lemn sau erau duși în afara porților orașului. Începând cu sec. al XIII-lea, se consemnează existența caselor private pentru bolnavii cu tulburări psihice, dar în lipsa tratamentelor, scopul acestor instituții era în esență izolarea forțată a bolnavilor mintali.[11] în aceasta perioadă, medicii nu sunt implicați în îngrijirea bolnavilor internați. În anul 1377 se înființează la Londra „Spitalul Regal Bethlehem” (Bedlam), cel mai vechi spital european pentru bolnavi cu probleme psihice, care a funcționat până în anul 1948.[11]
În perioada târzie a Evului Mediu (sec. XV - XVII), sub influența Inchiziției, bolnavii psihici sunt considerați „posedați de diavoli”. Bolnavii sunt tratați de preoți care practică exorcismul; femeile cu probleme psihice sunt considerate vrăjitoare și în numeroase cazuri multe sfârșesc arse pe rug.[4]
Perioada modernă timpurie
[modificare | modificare sursă]
Psihiatria se diferențiază ca specialitate medicală distinctă pe la mijlocul secolului al XIX; dar începuturile psihiatriei pot fi descoperite încă de la sfârșitul secolului al XVIII-lea.[5]
În secolul al XVII-lea, încep să prolifereze azilurile private pentru bolnavii cu probleme psihice. La început, acestea au fost case private unde bolnavii erau trimiși de către familiile care puteau suporta costurile. Scopul acestor instituții era de asigura un grad supraveghere al bolnavilor. Condițiile erau de cele mai multe ori precare și nu existau tratamente sau îngrijire medicală.
Aceste aziluri private au fost înlocuite treptat de aziluri publice. În anul 1632 Bedlam este descris ca având „la parter, un salon, o bucătărie, două cămări, un hol mare la intrare și 21 de camere [pentru pacienți], și la etaj încă opt camere pentru servitori și bolnavi”.[12] Pacienții socotiți periculoși erau ținuți sub cheie și în lanțuri, dar pentru restul bolnavilor spitatul avea un regim deschis, aceștia putând să părăsească incinta.[13] În 1676, Bedlam s-a mutat la Moorfields, în clădiri noi, cu o capacitate crescută la 100 de pacienți.[14][15]
În 1713, Mary Chapman deschide spitalul „Betel Norwich”, primul spital specializat din Anglia construit cu intenția de a servi ca azil.[16]
În 1621, matematicianul, astrologul, și savantul Robert Burton de la Universitatea Oxford publică unul dintre primele tratate despre bolile psihice: Anatomia Melancoliei. Burton a afirmat că „Nu există nici o mai mare cauză de melancolie decât lenea, nici un leac mai bun decât de a fi ocupat.”[17]
În 1656, Ludovic al XIV-lea al Franței crează un sistem public de spitale pentru cei care suferă de tulburări psihice, dar, ca și în Anglia, aceste instituții nu oferă tratamente și nu sunt sub supraveghere medicală.[18]
Reforma umanitară
[modificare | modificare sursă]
În perioada Iluminismului atitudinea față de bolnavii cu tulburări mintale a început să se schimbe. Compasiunea este văzută ca o componentă importantă în procesul de reabilitare a bolnavilor cu tulburări mintale.
În 1758 medicul englez William Battie scrie Tratatul despre Nebunie. Pe lângă prezentarea tratamentelor pentru tulburările mintale acest tratat este o critică a sistemului, în special a spitalului Bethlem, unde pacienții erau privați de liberate și tratați în mod barbar. Battie recomandă ca tratamentele să fie adaptate nevoilor pacienților și să includă standarde de curățenie personală, mâncare bună, aer curat, și distragere de către prieteni și familie. Battle a susținut că tulburările mintale erau rezultatul unor schimbări ce afectează materialul care formează creierul și corpul, mai degrabă decât al unor perturbări în funcționarea internă a minții.[19][20]
Treizeci de ani mai târziu, George al III-lea, monarhul Angliei, suferă de o tulburare mintală.[4] În 1789, boală regelui se remite, schimbând percepția dominantă în epocă conform căreia bolile mintale ar fi fost incurabile. Vindecarea regelui este urmată de un val de optimism terapeutic cu privire la posibilitățile de a trata și vindeca bolile mintale.[4]
În acest context, la sfârșitul sec. al XVI-lea, tratamentul bolilor psihice bazat pe principii morale este inițiat în Franța de Philippe Pinel și în Anglia de quakerul William Tuke.[4] În Franța, în 1792, Pinel devine medic-șef al Spitalului Bicetre, iar 1797, sub îndrumarea sa, Pusin - directorul spitalului Bicetre - eliberează pacienții din lanțuri și interzice pedepsele corporale, deși cămășile de forță continuă să fie folosite.[21][22] În urma reformelor, pacienții capătă dreptul de a circula liber împrejurul spitalelor. În cele din urmă, temnițele întunecate, care de cele mai multe ori funcționau ca aziluri pentru bolnavii cu probleme mintale, au fost înlocuite cu instituții cu camere însorite și bine aerisite. Succesul reformelor lui Pussin și Pinel la Bicetre a propulsat reforme similare la Salpetrière, spitalul de boli mintale pentru femei din Paris. În anii următori, Jean Esquirol, discipolul lui Pinel, urmând principiile tratamentului moral a inaugurat înca 10 spitale pentru boli mintale. Astfel, se schimba cerințele pentru cadrele angajate în aziluri, selecția facându-se pe baza capacității de a participa în efortul de reabilitare psihologică a bolnavilor. Foști pacienți încep să fie preferați pentru angajarea în noile aziluri pentru că, din pricina propriilor experiențe, puteau să înțeleagă când tratamentul era inuman și în același timp puteau rezista rugăminților, amenințărilor sau protestelor bolnavilor.[23]

În 1796, cu ajutorul altor quakeri, Tuke fondează York Retreat, unde aproximativ 30 de pacienți sunt integrați într-o mică comunitate rurală și sunt angajați în activități, combinând odihna, conversația și munca manuală. Respingând teoriile medicale în vogă, comunitatea de la York Retreat punea accentul pe eliminarea restricțiilor și cultivarea raționalității și a puterii morale. Întreaga familie Tuke a devenit cunoscută pentru înființarea tratamentului moral.[24]
În secolul al XIX-lea Samuel Tuke, nepotul lui William Tuke, a publicat o lucrare influentă cu privire la metodele de tratament folosite la York Retreat; Pinel deja publicase Tratatul despre Nebunie și Samuel Tuke, pe baza metodelor lui Pinel introduce termenul de „tratament moral” în Anglia. Ideile lui Tuke creează un cadru pentru tratamentul uman și moral al pacienților cu tulburări psihice.[24] Modelul lui York Retreat a inspirat instituții similare în Statele Unite ale Americi, incluzând Brattleboro Retreat și Hartford Retreat.
Deși Tuke, Pinel și alții au încercat să elimine metodele bazate pe constrângere fizică, aceste metode continuă sa fie practicate pe scară largă în acel secol. În Anglia la Azilul Lincoln, Robert Gardiner Deal, cu sprijinul lui Edward Parker Charlesworth, a pionierat un mod de tratament care să se potrivească „tuturor tipurilor” de pacienți. În 1839 Sergentul John Adams și Dr. John Conolly au fost impresionați de activitatea lui Deal, și au introdus metoda în Azilul Hanwell, până atunci cel mai mare din țară.[25][26]
Frenologia
[modificare | modificare sursă]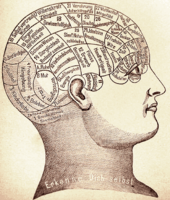
Frenologia (din limba greacă: φρην, phren = minte, suflet; și λόγος, logos = cunoaștere, studiu) este o teorie formulată la începutul secolului al XIX-lea de Franz Joseph Gall, care a propus că variațiile morfologice exterioare ale cutiei craniene prezintă informații asupra regiunilor corespunzătoare ale creierului, care la rândul lor erau asociate cu funcții specifice. Frenologia a avansat ideea conform căreia creierul este organul fundamental al activității psihice și de asemenea idea localizării unor funcții specifice în diferitele regiuni ale creierului.
În Edinburgh scoala medicală a dezvoltat un interes în boli psihice, cu influente cadre didactice, inclusiv William Cullen și Robert Whytt, subliniind importanța clinică a tulburărilor psihice. În 1816, frenologul Johann Spurzheim a vizitat Edinburgh și a ținut prelegeri pe concepte frenologice; conceptele centrale ale sistemului au fost că creierul este organul minții și că comportamentul uman poate fi util în înțelegerea neurologiei. Unii dintre studenții de la medicină, inclusiv William A. F. Browne, au reacționat foarte pozitiv la această concepție materialistă a sistemului nervos și, implicit, de tulburare psihică. George Combe, un avocat local, a devenit un rival exponent al gândirii promovate de frenologie și fratele său, Andrew Combe, care mai târziu a fost numit medic, a scris un tratat intitulat Observații pe Deranjări Mintale.
Instituționalizarea
[modificare | modificare sursă]Epoca modernă a instituționalizat furnizarea de îngrijire de bolnavi mintal, a început în secolul al 19-lea, cu o mare stat condus de efort. Publice, spitale de nebuni s-au stabilit în marea Britanie după trecerea 1808 Județul Aziluri Act. Acest competența magistraților de a construi rata-a sprijinit aziluri în fiecare județ pentru a găzdui mai multe cerșetor nebuni'. Nouă județe aplicat în primul rând, și în primul rând publice azil deschis în 1812 în Nottinghamshire. Comisiile parlamentare au fost stabilite pentru a investiga abuzurile la privat ospicii ca Bethlem Spital - ofițerii săi au fost în cele din urmă a respins și atenția la nivel național s-a axat pe utilizarea de rutină de bare, cu lanțuri și cătușe și condițiile mizerabile deținuții trăit în. Cu toate acestea, nu a fost până în 1828 nou-numiți Comisari în Nebunie au fost împuternicite să acorde licențe și să supravegheze privat aziluri.

La Nebunie Act 1845 a fost un important punct de reper în tratamentul de bolnav mintal, deoarece în mod explicit s-a schimbat statutul de bolnav mintal oameni la pacienții care au necesitat tratament. Actul a creat Nebunie Comisia, condusă de Lordul Shaftesbury, să se concentreze asupra nebunie de reforme legislative.[27] Comisia A fost formată din unsprezece Metropolitane Comisari care au fost necesare pentru a îndeplini dispoziții ale legii;[28] obligatoriu de construcții de aziluri în fiecare județ, cu inspecții periodice pe numele Secretarul de stat. Toate aziluri au fost necesare pentru a fi scrisă de lege și să aibă un rezident calificat medic.[29] Un organism național de azil supraveghetori - Medico-Psihologic Asociația a fost înființată în 1866 sub Președinția lui William A. F. Browne, deși corpul a apărut într-o formă mai devreme în 1841.[30]
În 1838, Franța a adoptat o lege pentru a reglementa internarea în aziluri în întreaga țară. Édouard Séguin a dezvoltat o abordare sistematică pentru instruirea persoanelor cu deficiențe mintale,[31] și, în 1839, el a deschis prima școală de retardat. Metoda lui de tratament s-a bazat pe presupunerea că deficient mintal nu suferă de boală.[32]
În Statele Unite, ridicarea de stat aziluri a început cu prima lege pentru crearea unul în New York, a trecut în 1842. La Utica Spital de Stat a fost deschis aproximativ în anul 1850. Crearea acestui spital, ca de multe altele, a fost în mare măsură activitatea de Dorothea Lynde Dix, a cărui filantropice extins pe mai multe state, și în Europa, în măsura în Constantinopol. Multe spitale de stat în Statele Unite ale americii au fost construite în anii 1850 și 1860 pe Kirkbride Plan, un stil arhitectural menit să aibă efect curativ.[33]
La sfarsitul secolului, Anglia și Franța impreuna aveau câteva sute de persoane internate în aziluri.[34] Pe la sfârșitul anilor 1890 și 1900, acest număr crescuse la cateva sute de mii. Cu toate acestea, ideea că bolile mintale ar putea fi ameliorate prin instituționalizarea a fost repede dezamăgit.[35] Psihiatrii s-au exercitat presiuni de către o tot mai mare populație de pacienți.[35] numărul mediu de pacienți în aziluri continuat să se dezvolte.[35] Aziluri fost rapid, devenind aproape imposibil de distins de la instituțiile privative de libertate,[36] și reputația de psihiatrie în lumea medicală a lovit-o extrem de scăzute.[37]
Progresele științifice
[modificare | modificare sursă]
La începutul anilor 1800, psihiatria a făcut progrese în diagnosticul bolilor psihice, prin lărgirea categoriei de boli mintale pentru a include tulburări de dispoziție, în plus față de boală la nivel de iluzie sau irraționalitate.[38] termenul De psihiatrie (în limba greacă "ψυχιατρική", psychiatrikē) care vine de la grecescul "ψυχή" (psychē: "sufletul sau mintea") și "ιατρός" (iatros: "vindecător") a fost inventat de Johann Christian Reil din 1808.[39] [sursă][40] Jean-Etienne Dominique Esquirol, un student de Pinel, definite lypemania ca un 'afective monomanie' (atenție excesivă la un singur lucru). Acest lucru a fost un diagnostic precoce al depresiei.[38][41]
Cea de-a 20-lea a introdus un nou psihiatrie în lume. Perspective diferite de a privi tulburări psihice au început să fie introduse. Cariera lui Emil Kraepelin reflectă convergența dintre diferite discipline în psihiatrie.[42] Kraepelin inițial a fost foarte atras de psihologie și ignorat ideile anatomice psihiatrie.[42] în Urma numirii sale de către un profesor de psihiatrie și activitatea într-o universitate clinica de psihiatrie, Kraepelin interes în psihologie pură a început să se estompeze și a prezentat un plan pentru o mai cuprinzătoare de psihiatrie.[43] Kraepelin a început să studieze și să promoveze idei de clasificare a bolii pentru tulburări psihice, o idee introdus de Karl Ludwig Kahlbaum.[44] ideile inițiale psihiatriei biologice, care să ateste faptul că diferite tulburări psihice au fost toate biologic în natură, a evoluat într-un nou concept de "nervi" și psihiatria a devenit o aproximare dur de neurologie și neuropsihiatrie.[45] cu toate Acestea, Kraepelin a fost criticat pentru considerând schizofrenia ca o biologic boala în absența de orice detectabile histologic sau anomalii anatomice.[46]:221 Kraepelin în Timp ce a încercat să găsească cauzele organice de boli mintale, el a adoptat mai multe teze de pozitiviste medicina, dar a favorizat precizie de nosologică de clasificare de-a lungul indefiniteness de etiologici legătura de cauzalitate ca modul de bază de psihiatrie explicație.[47]
Următoarele Sigmund Freudmodelului munca de pionierat, idei care decurg din teoria psihanalitică , de asemenea, a început să prindă rădăcini în psihiatrie.[48] teoria psihanalitică a devenit popular printre psihiatri pentru că a permis pacienților de a fi tratați în cabinetele private în loc de depozitat în aziluri.[48] Prin anii 1970 psihanalitice școală de gândire a devenit marginalizați în domeniu.[48]
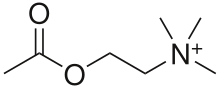
Biological psychiatry reapărut în acest timp. Psihofarmacologie a devenit o parte integrantă a psihiatriei începând cu Otto Loewimodelului discovery de neuromodulator proprietăți de acetilcolina; identificând astfel ca primul-cunoscut neurotransmitator.[49] Neuroimagistice a fost primul utilizat ca un instrument de psihiatrie, în 1980.[50] descoperirea de clorpromazinămodelului eficacitatea în tratarea schizofreniei în 1952 a revolutionat tratamentul de tulburare,[51] ca v - carbonat de litiumodelului capacitatea de a stabiliza starea de spirit maximele și minimele în tulburarea bipolară , în 1948.[52] Psihoterapie a fost încă utilizate, dar ca un tratament pentru problemele psihosociale.[53] În anii 1920 și 1930, cel mai azil și academice psihiatri în Europa crede că maniacale tulburări depresive și schizofreniei au fost moștenite, dar în deceniile de după al doilea Război Mondial, combinarea genetica cu rasist Nazist ideologie bine discreditat genetica.[54]
Acum genetica sunt din nou considerate de către unii cercetători proeminenți să joace un mare rol în boli psihice.[49][55] genetice și ereditare proporție de cauza de cinci tulburari psihice majore găsite în familie și studiile pe gemeni este de 81% pentru schizofrenie, 80% pentru tulburare de spectru autist, 75% pentru tulburarea bipolară, 75% pentru deficit de atentie tulburare de hiperactivitate, și 37% pentru tulburarea depresivă majoră.[56] Genetician Müller-Deal este citat spunand ca "Genele nu sunt destinul, ei pot da o persoană o pre-dispoziție spre o tulburare, de exemplu, dar asta nu înseamnă că sunt mai susceptibile decât altele de a avea. (Boli mintale) nu este o certitudine."[57] Biologia moleculară a deschis ușa pentru gene specifice care contribuie la tulburari psihice de a fi identificate.[49]
Dezinstituționalizarea
[modificare | modificare sursă]Aziluri: Eseuri despre Situația Socială a Pacienților cu boli Mintale și Alți Deținuți (1961), scrisă de sociologul Erving Goffman,[58][59] a examinat situația socială a pacienților cu boli mintale în spital.[60] Bazează pe observația participativă munca de teren, cartea a dezvoltat teoria "total instituție" și procesul prin care este nevoie de eforturi pentru a menține previzibil și regulat comportamentul pe de o parte de "garda" și "tâlhar". Cartea a sugerat că multe dintre caracteristicile de astfel de instituții servi ritual funcția de a asigura că ambele clase de oameni știu funcției lor și rolului social, cu alte cuvinte de "instituționalizare". Aziluri fost un text cheie în dezvoltarea de dezinstituționalizare.[61] În același timp, academic psihiatru și psihanalist Thomas Szasz a început publicarea de articole și cărți care au fost extrem de critice de psihiatrie și tratamentul involuntar, inclusiv lucrarea sa cea mai cunoscută Mitul Bolii Psihice în 1961.
În 1963, președintele american John F. Kennedy a introdus o legislație delegarea Institutul Național de Sănătate Mintală pentru a administra Centrele Comunitare de Sănătate Mintală pentru cei care sunt evacuate de stat, spitale de psihiatrie.[62] mai Târziu, însă, Centrele Comunitare de Sănătate Mintală accentul sa mutat la furnizarea de psihoterapie pentru cei care suferă de afecțiuni acute, dar mai puțin grave tulburări psihice.[62] în cele din Urmă nu au făcut pregătiri pentru în urma activ și tratarea bolnav mintal sever pacienții care au fost externați din spitale.[62] Unii dintre cei care suferă de tulburări psihice plutit în derivă în lipsa unui adăpost sau a ajuns în închisorile.[62][63] Studii a constatat ca 33% din populație fără adăpost și 14% dintre deținuții din închisorile au fost deja diagnosticat cu o boală psihică.[62][64]
În 1973, psihologul David Rosenhan a publicat Rosenhan experiment, un studiu cu rezultate care au condus la întrebări cu privire la validitatea de diagnostic psihiatric.[65] Criticii, cum ar fi Robert Spitzer a pus la îndoială validitatea și credibilitatea studiului, dar recunosc că consistenta de diagnostic psihiatric nevoie de îmbunătățiri.[66]
Definiția, diagnosticul și tratamentul bolilor mintale continuă să rămână subiecte active de cercetare în psihiatrie.[67] Psihiatria modernă este dominantă de o perspectivă biologică reducționistă unde boala și sănătatea sunt văzute ca diferite modalități de adaptare ale individului la mediu.[68] în același timp, formulările psihiatrice moderne recunosc că mediul în care ființele umane se dezvoltă și trăiesc este rezultatul unor interacții complexe dintre fenomene fizice, culturale, sociale și interpersonale.[68] Pentru fiecare individ, creierul uman trebuie să medieze tensiunile dintre factorii externi și constelația unică de temeri, dorințe, fantezii și sentimente individuale.[68] Psihiatria are sarcina dificilă de a acoperi înțelegere a acestor factori, astfel încât acestea pot fi studiate atât clinic, cât și din punct de vedere fiziologic.[68]
Referințe
[modificare | modificare sursă]- ^ Aung kH S, Fay H, Hobbs F R. „Traditional Chinese Medicine as a Basis for Treating Psychiatric Disorders: A Review of Theory with Illustrative Cases”. Med Acupunct. 2013 Dec 1; 25(6): 398–406. doi:10.1089/acu.2013.1007.
- ^ Andrew Scull. Cultural Sociology of Mental Illness: An A-to-Z Guide, Volume 1. Sage Publications. p. 386.
- ^ David Levinson; Laura Gaccione (1997).
- ^ a b c d e f Elkes, A. & Thorpe, J.G. (1967).
- ^ Shorter 1997, p. 1.
- ^ Burton, Robert (1881).
- ^ Peter Verhagen; Herman M. Van Praag; Juan José López-Ibor, Jr.; John Cox; Driss Moussaoui.
- ^ Namazi, Mohamed Reza (November 2001).
- ^ Shoja, Mohammadali M.; Tubbs, R. Shane (February 2007).
- ^ Safavi-Abbasi, S; Brasiliense, LB; Workman, RK; Talley, MC; Feiz-Erfan, I; Theodore, N; Spetzler, RF; Preul, MC (July 2007).
- ^ a b Shorter 1997, p. 4.
- ^ Allderidge, Patricia (1979).
- ^ Stevenson, Christine.
- ^ Porter, Roy (2006) [1987].
- ^ Winston, Mark (1994).
- ^ "The Bethel Hospital" Arhivat în , la Wayback Machine..
- ^ Abrams, Howard Meyers, ed. (1999) The Norton Anthology of English Literature; Vol. 1; 7th ed.
- ^ Shorter 1997, p. 5.
- ^ Laffey P (2003).
- ^ Shorter 1997, p. 9.
- ^ Weiner DB (September 1979).
- ^ Bukelic, Jovan (1995). "2".
- ^ Gerard DL (1998).
- ^ a b Borthwick, Annie; Holman, Chris; Kennard, David; McFetridge, Mark; Messruther, Karen; Wilkes, Jenny (2001).
- ^ Suzuki A (January 1995).
- ^ Edited by: Bynum, W.F.;Porter, Roy;Shepherd, Michael (1988) The Anatomy of Madness: Essays in the history of psychiatry.
- ^ Unsworth, Clive."
- ^ Roberts, Andrew.
- ^ Wright, David: "Mental Health Timeline", 1999
- ^ Shorter 1997, pp. 34, 41.
- ^ King, D. Brett; Viney, Wayne; Woody, William Douglas (2007).
- ^ Editors of Encyclopædia Britannica (12 June 2013).
- ^ Yanni, Carla (2007).
- ^ Shorter 1997, p. 34.
- ^ a b c Shorter 1997, p. 46.
- ^ Rothman, D.J. (1990).
- ^ Shorter 1997, p. 65.
- ^ a b Borch-Jacobsen, Mikkel (7 October 2010).
- ^ Naragon, Steve (11 Jul 2010).
- ^ Marneros A (July 2008).
- ^ Mania: A Short History of Bipolar Disorder, David Healy, Johns Hopkins Biographies of Disease series
- ^ a b Shorter 1997, p. 101.
- ^ Shorter 1997, pp. 102-103.
- ^ Shorter 1997, p. 103.
- ^ Shorter 1997, p. 114.
- ^ Cohen, Bruce (2003).
- ^ Thiher, Allen (2000).
- ^ a b c Shorter 1997, p. 145.
- ^ a b c Shorter 1997, p. 246.
- ^ Shorter 1997, p. 270.
- ^ Turner T (2007).
- ^ Cade JFJ.
- ^ Shorter 1997, p. 239.
- ^ Eisenberg L, Guttmacher LB (August 2010).
- ^ Arnedo J, Svrakic DM, Del Val C, Romero-Zaliz R, Hernández-Cuervo H; Molecular Genetics of Schizophrenia Consortium, Fanous AH, Pato MT, Pato CN, de Erausquin GA, Cloninger CR, Zwir I (February 2015).
- ^ Cross-Disorder Group of the Psychiatric Genomics Consortium (September 2013).
- ^ Comeau, Sylvain (6 May 2004).
- ^ Goffman, Erving (1961).
- ^ Roberts, Andrew.
- ^ Weinstein R. (1982).
- ^ Mac Suibhne, Séamus (7 October 2009).
- ^ a b c d e Shorter 1997, p. 280.
- ^ Slovenko R (2003).
- ^ Torrey, E.F. (1988).
- ^ Rosenhan DL (1973).
- ^ Spitzer RL, Lilienfeld SO, Miller MB (2005).
- ^ Lyness 1997, p. 16.
- ^ a b c d Guze 1992, p. 130.

