Cancer de colon
[[wiki]] | Acest articol sau această secțiune nu este în formatul standard. Ștergeți eticheta la încheierea standardizării. Acest articol a fost etichetat în octombrie 2012 |
| Acest articol sau această secțiune are bibliografia incompletă sau inexistentă. Puteți contribui prin adăugarea de referințe în vederea susținerii bibliografice a afirmațiilor pe care le conține. |
| Cancer de colon | |
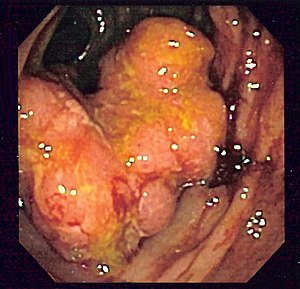 Imagine endoscopică a cancerului colorectal | |
| Specialitate | oncologie |
|---|---|
| Metodă de diagnostic | colonoscopy[*] virtual colonoscopy[*] sigmoidoscopy[*] lower gastrointestinal series[*] tomografie computerizată[*] imagistică prin rezonanță magnetică tomografie cu emisie de pozitroni[*] RAS test[*] blood test[*] |
| Clasificare și resurse externe | |
| ICD-9 | 153.0 154.1 |
| ICD-10 | C18 C20 C21 |
| ICD-11 | |
| OMIM | 114500 |
| DiseasesDB | 2975 |
| MedlinePlus | 000262 |
| NCI | Cancer de colon |
| Patient UK | Cancer de colon |
| Modifică date / text | |
Cancerul la colon sau cancerul colorectal este o patologie care presupune existența unei tumori maligne cu punct de plecare la nivelul colonului sau la nivelul rectului. Este in unele cazuri posibil ca formațiunea maligna sa fie precedată de apriția unei leziuni precursoare (spre exemplu, anumite forme de polipi colorectali)[1]. Acest tip de cancer este întâlnit la ambele sexe și poate debuta la orice vârstă, dar este seminificativ mai frecvent in rândul bărbaților după vârsta de 50 de ani (riscul de cancer colorectal crește odată cu înaintarea în vârstă).[2] Cea mai mare parte a cazurilor sunt sporadice (fără o componentă ereditară semnificativă evidențiabilă) însă există și numeroase forme ereditare (cele mai frecvente fiind sindromul Lynch sau polipoza adenomatoasă familială)[3]. Cancerul colorectal este unul dintre cele mai frecvente forme de cancer la nivel mondial (locul 3 ca frecvență conform estimării GLOBOCAN 2020 pentru 185 de țări)[4] și este o cauză majoră de mortalitate atribuită cancerului (locul 2 la nivel mondial)[5].
Despre colon[modificare | modificare sursă]
Colonul este penultimul segment al tubului digestiv care face legătura între intestinul subțire și rect. Din punct de vedere anatomic colonul prezintă 5 segmente distincte (cec, colon ascendent, colon transvers, colon descendent și colon sigmoid) ale caror diametru, localizare și grad de mobilitate caracteristice au relevanță și din punct de vedere al manifestărilor inițiale cele mai probabile ale unei tumori cu punct de plecare la nivelul colonului[6]. Din punct de vedere fiziologic,colonul are rolul principal de a stoca conținutul rezidual al tubului digestiv (ulterior digestiei enzimatice și absorbției la nivel gastic și intestinal) și de a forma materiile fecale (prin fenomene mecanice, absorbție de apă, secreție de mucus, fermentație și putrefacție mediate de microbiomul bacterian prezent la acest nivel) în vederea eliminării acestora prin actul defecației[7]. În momentul în care reziduurile alimentare au ajuns în colon, organismul a absorbit deja toate substanțele nutritive pe care le-a putut absorbi, ceea ce a mai rămas fiind reprezentat în principal de o cantitate variabilă de apă, electroliți precum sodiul și clorul și reziduuri nedigerabile cum ar fi fibre alimentare, bacterii și celule epiteliale moarte din peretele tubului digestiv. În realitate funcțiile colonului și în special cele ale microbiomului bacterian de la acest nivel sunt complexe și fac în continuare obiectul multor proiecte de cercetare.
Statistici[modificare | modificare sursă]
Cancerul intestinului gros este a doua cauză de deces dintre toate tipurile de cancer din Europa conform raportărilor din 2018[8] și, anual, în lume mor 700.000 de oameni din această cauză.[9][este de încredere?] Incidența anuală a acestei forme de cancer, în România, este de 8.696 cazuri noi.[9][este de încredere?]
Simptomele cancerului de colon[modificare | modificare sursă]
Simptomatologia cancerului colorectal este variabilă și depinde în primul rând de localizarea anatomică concretă a tumorii la nivelul unuia dintre segmentele colonului.
Formațiuniile tumorale de la nivelul ”colonului drept”(cec, colon ascendent, jumătatea dreaptă a colonului transvers) se pot dezvolta asimptomatic o perioadă considerabilă de timp datorită diametrului mai mare al acestei porțiuni din colon și a consistenței lichide a conținutului care se află la acest nivel, caracteristici ce fac improbabile manifestările fenomenele obstructive (blocajul efectiv al pasajului materiilor prin colon). Tumorile uzuale situate la acest nivel au o tendință spre ulcerație și sângerare cronică în cantitate mică, care poate să nu modifice aspectul scaunului însă determina apariția unei anemii prin deficit de fier (anemie feriprivă, hipocromă microcitară) datorate utilizării până la epuizare a rezervelor de fier de către organsim în formarea de noi globule roșii (hematii) pentru a le înlocuii pe cele din sângele pierdut. Anemia se manifestă clinic foarte rar prin oboseală cronica, palpitații și în mod excepțional chiar prin angină pectorală, însă cel mai adesea ea poate fii depistată în cadrul analizelor de sânge de uzuale (hemoleucogramă).[10]
Formațiuniile tumorale de la nivelul ”colonului stâng” (jumătatea stângă a colonului transvers, colon descendent) au mai frecvent dendința de a prezenta o simptomatologie obstructivă prin blocarea într-un grad variabil a pasajului materiilor prin colon, clinic putând apărea de la senzații nespecifice de balonare și discomfort abdominal până la ocluzii intestinale propriu-zise, cu întreruperea completă a pasajului pentru materii fecale și gaze (acestea din urmă reprezentând urgențe medico-chirurgicale absolute).[10]
Formațiuniile tumorale de la nivelul colonului sigmoid au în mod tradițional ca prezentare mai frecventă hematochezia (prezența sângelui nedigerat în scaun) și tenesmele (nevoia imperioasă de a folosi toaleta chiar și când defecația nu este necesară sau posibilă), uneori apărând și modificări în forma scaunului, care devine mai subțire (filiform, scaun ”in formă de creion”).
În semiologia medicală clasică[11] referitor la frecvența si consistența scaunelor în cancerele de colon se consideră diareea (prin supradigestie) ca fiind mai degrabă asociată tumorilor din jumătatea dreaptă a colonului și consipația asociată tumorilor din jumătatea stângă însă modificările în legătură cu scaunul sunt în general considerate nespecifice unei localizări anume.
Cauze[modificare | modificare sursă]
Aproximativ 80% dintre cazuri sunt sporadice și apar la persoane fără riscuri aparente, din cauza unor factori externi cum ar fi dieta, fumatul și alcoolul.
Dieta: - consumul crescut de grăsimi și neglijarea aportului de fibre alimentare, în special grăsimile animale nesaturate, uleiurile vegetale saturate; - consumul de carne roșie; - reducerea fibrelor vegetale din dietă - acestea determină formarea unui scaun moale care crește gradul de eliminare a factorilor carcinogeni ingerați;
Alcoolul consumat în cantități crescute zilnic dublează riscul de a dezvolta cancer, în special consumatorii berii.
Fumatul ,în special, în cazurile unor debuturi precoce au o influență foarte mare în determinarea cancerului la colon.
Din punct de vedere ereditar, riscul de a dezvolta cancer este de aproximativ 50% la cei ce au o rudă de gradul întâi sau părinți bolnavi.
Bolile inflamatorii intestinale: rectocolita ulcerohemoragica și boala Crohn - cresc riscul de cancer colo-rectal de 4-20 de ori față de populația generală.
Diagnosticul[modificare | modificare sursă]
Studiile de laborator includ:
- teste de sânge: hemoleucograma - arata anemie hipocromă microcitară, prin deficiență de Fe; combinarea cu deficitul de vitamina B12 sau folat determină anemie macrocitară;
- teste funcționale hepatice: sunt de obicei normale, chiar și în cazul metastazelor hepatice;
- testele de inflamație: VSH crescut;
- testul hemocult pozitiv.
- Tuseul rectal
- Rectoscopia (vizualizarea doar a rectului = porțiunea terminala a colonului) sigmoidoscopia (vizualizeaza rectul si colonul sigmoid, adica cam 1/3 din tot colonul) sau colonoscopia totala cu vizualizarea de imagini din interiorul colonului
- Biopsia zonelor suspecte la colonoscopie
- Irigografia simpla (mai rar folosita astăzi) sau cu dublu contrast
- Ecografia abdominala (nu vede cancerul de colon, dar poate sa vadă eventualele metastaze în ficat, abdomen sau ganglionii abdominali)
- Examenul tomografic (computer tomograf, CT), nu vede de obicei cancerul de colon ci metastazele și extensia la organele din vecinătate)
- Colonoscopia virtuala (colonografia CT) – este disponibila și în România
Determinarea markerilor ADN tumorali în scaun (nu este disponibila în România)
Tratamente[modificare | modificare sursă]
Sunt numeroase variante de tratament pentru cancerul de colon. Chirurgia de excizie este prima opțiune terapeutică. În funcție de stadiul clinic al bolii chirurgia este sau nu urmată de chimioterapie, iar dacă tumora este foarte mare, înainte de operație este necesară radioterapia.
Medicația cuprinde:
- agenți antineoplazici, chimioterapia: fluorouracil, vincristină, leucovorină, irinotecan, oxaliplatină, cetuximab.
După tratament este necesară supravegherea post-operatorie, la 3-6 luni o colonoscopie de control, urmată de a doua la un an. Ecografia și CT trebuie efectuate la 3-6 luni pentru identificarea metastazelor la distanță. Profilaxia cuprinde următoarele măsuri: efectuarea de teste de screening, menținerea unei diete sănătoase.
Regimul alimentar în cancerul de colon trebuie să conțină fructe și legume, crude sau preparate termic, pentru necesarul de fibre alimentare; suplimente de calciu la persoanele cu deficit, vitamine antioxidante: A, C, E; reducerea cantității de grăsimi nesaturate ingerate, consumul preferențial de uleiuri vegetale cu acizi omega 3, reducerea consumului de carne roșie, de sare și produse afumate sau preparate prin sărare.
Note[modificare | modificare sursă]
- ^ Pickhardt, Perry J.; Pooler, Bryan Dustin; Kim, David H.; Hassan, Cesare; Matkowskyj, Kristina A.; Halberg, Richard B. (2018-09), „The Natural History of Colorectal Polyps: Overview of Predictive Static and Dynamic Features”, Gastroenterology Clinics of North America, 47 (3), pp. 515–536, doi:10.1016/j.gtc.2018.04.004, ISSN 1558-1942, PMC 6100796
 , PMID 30115435, accesat în 2023-04-19 Verificați datele pentru:
, PMID 30115435, accesat în 2023-04-19 Verificați datele pentru: |date=(ajutor) - ^ Gangireddy, Venu Gopala Reddy; Talla, Swathi (octombrie 2018). „Gender Disparities in the Incidence of Colorectal Cancer in the Era of Screening Colonoscopy” [Diferențe în funcție de gen în incidența cancerului colorectal în era colonoscopiei cu rol de screening]. American Journal of Gastroenterology. 113: S99-S101. Verificați datele pentru:
|date=(ajutor) - ^ Medina Pabón, Miguel A.; Babiker, Hani M. (), „A Review Of Hereditary Colorectal Cancers”, StatPearls, StatPearls Publishing, PMID 30855783, accesat în
- ^ Sung, Hyuna; Ferlay, Jacques; Siegel, Rebecca L.; Laversanne, Mathieu; Soerjomataram, Isabelle; Jemal, Ahmedin; Bray, Freddie (2021-05), „Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries”, CA: A Cancer Journal for Clinicians (în engleză), 71 (3), pp. 209–249, doi:10.3322/caac.21660, ISSN 0007-9235, accesat în 2023-04-19 Verificați datele pentru:
|date=(ajutor) - ^ Sung, Hyuna; Ferlay, Jacques; Siegel, Rebecca L.; Laversanne, Mathieu; Soerjomataram, Isabelle; Jemal, Ahmedin; Bray, Freddie (2021-05), „Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries”, CA: A Cancer Journal for Clinicians (în engleză), 71 (3), pp. 209–249, doi:10.3322/caac.21660, ISSN 0007-9235, accesat în 2023-04-19 Verificați datele pentru:
|date=(ajutor) - ^ „Anatomy of Colon and Rectum | SEER Training”. training.seer.cancer.gov. Accesat în .
- ^ Azzouz, Laura L.; Sharma, Sandeep (), „Physiology, Large Intestine”, StatPearls, StatPearls Publishing, PMID 29939634, accesat în
- ^ Malvezzi, M.; Carioli, G.; Bertuccio, P.; Boffetta, P.; Levi, F.; La Vecchia, C.; Negri, E. (2018-04), „European cancer mortality predictions for the year 2018 with focus on colorectal cancer”, Annals of Oncology, 29 (4), pp. 1016–1022, doi:10.1093/annonc/mdy033, ISSN 0923-7534, accesat în 2023-04-19 Verificați datele pentru:
|date=(ajutor) - ^ a b Condimentul-minune care ”programează” celulele canceroase să se autodistrugă, 27 noiembrie 2013, Doctorul zilei, accesat la 27 decembrie 2013
- ^ a b Kasper, Denis L.; Hauser, Stephen L.; Jameson, J. Larry; Fauci, Anthony S., ed. (). „Lower Gastrointestinal Cancers” [Cancerele tractului digestiv inferior]. Harrison's Principles of Internal Medicine [Harrison.Principiile medicinei interne] (în engleză) (ed. 19). McGraw Hill. p. 541-542. ISBN 978-0-07-180216-1.
- ^ Boloșiu, Horațiu D. (). Semiologie medicală. MEDEX Cluj-Napoca.
