Parotidită epidemică: Diferență între versiuni
m →Definiție și simptome: adaugat legaturi |
adaugat istorie plus mici corecturi |
||
| Linia 1: | Linia 1: | ||
'''Parotidita epidemică''' (cunoscută și ca '''oreion''' sau '''infecție urliană''') este o [[boală infecțioasă|boală transmisibilă]] [[virus|virală]] acută, care se manifestă prin [[febră]], [[Inflamație|inflamarea]] și tumefierea glandelor parotide. Agentul etiologic este [[Virus|virusul]] urlian, un paramixovirus ARN cu dimensiuni de 150-200 milimicroni. Provoacă boala numai la [[om]] și experimental la maimuță. Se cultivă pe ou embrionat și culturi de țesuturi. Modul de transmitere este prin contact cu bolnavul ([[picăturile Flügge]]) și excepțional prin obiecte recent contaminate. Boala se poate |
'''Parotidita epidemică''' (cunoscută și ca '''oreion''' sau '''infecție urliană''') este o [[boală infecțioasă|boală transmisibilă]] [[virus|virală]] acută, care se manifestă prin [[febră]], [[Inflamație|inflamarea]] și tumefierea glandelor parotide. Agentul etiologic este [[Virus|virusul]] [[virusul oreionului|urlian]], un paramixovirus ARN cu dimensiuni de 150-200 milimicroni. Provoacă boala numai la [[om]] și experimental la maimuță. Se cultivă pe ou embrionat și culturi de țesuturi. Modul de transmitere este prin contact cu bolnavul ([[picăturile Flügge]]) și excepțional prin obiecte recent contaminate. Boala se poate preveni prin [[vaccin]]are cu [[Vaccin anti-oreion|vaccinul anti-oreion]] dezvoltat în anii '60. |
||
Virusul urlian este sensibil la căldură (la 55°C se inactivează în 20'). [[UV|Razele ultraviolete]] îl distrug la 4°C. Timp de 20' sub acțiunea formolului 0,25 %, virusul se inactivează fără a pierde puterea antigenică. Rezistă în picăturile de salivă răspândite de bolnav până la uscare. |
Virusul urlian este sensibil la căldură (la 55°C se inactivează în 20'). [[UV|Razele ultraviolete]] îl distrug la 4°C. Timp de 20' sub acțiunea formolului 0,25 %, virusul se inactivează fără a pierde puterea antigenică. Rezistă în picăturile de salivă răspândite de bolnav până la uscare. |
||
| Linia 18: | Linia 18: | ||
==Definiție și simptome== |
==Definiție și simptome== |
||
'''Oreionul''', cunoscut și ca '''parotidă epidemică''', este o [[boală virală]] cauzată de [[virusul oreionului]].<ref name=Pink2012/> Semnele și simptomele inițiale includ adesea [[febră]], [[mialgie|durere musculară]], [[dureri de cap]], și [[o stare generală de rău|senzație de oboseală]].<ref name=WHO2007/> Acestea sunt urmate de umflarea dureroasă a [[Glandă salivară parotidă|glandelor parotide]], două [[Glandă salivară|glande salivare]] situate pe părțile laterale ale gurii în fața urechilor.<ref name=Hviid2008>{{cite journal | author = Hviid A, Rubin S, Mühlemann K | title = Mumps | journal = [[The Lancet]] | volume = 371 | issue = 9616 | pages = 932–44 | date = March 2008 | pmid = 18342688 | doi = 10.1016/S0140-6736(08)60419-5 }}</ref> Simptomele încep în mod obișnuit la 16 până la 18 zile după expunere și se rezolvă după 7 până la 10 zile.<ref name=WHO2007/><ref name=Pink2012/> Simptomele la adulți sunt adesea mai severe decât la copii.<ref name=WHO2007/> Aproximativ o treime dintre oameni prezintă simptome ușoare sau nu prezintă deloc simptome.<ref name=WHO2007/> Complicațiile pot include infecții ale [[encefalită]], [[meningită]] aseptică, [[ |
'''Oreionul''', cunoscut și ca '''parotidă epidemică''', este o [[boală virală]] cauzată de [[virusul oreionului]].<ref name=Pink2012/> Semnele și simptomele inițiale includ adesea [[febră]], [[mialgie|durere musculară]], [[dureri de cap]], și [[o stare generală de rău|senzație de oboseală]].<ref name=WHO2007/> Acestea sunt urmate de umflarea dureroasă a [[Glandă salivară parotidă|glandelor parotide]], două [[Glandă salivară|glande salivare]] situate pe părțile laterale ale gurii în fața urechilor.<ref name=Hviid2008>{{cite journal | author = Hviid A, Rubin S, Mühlemann K | title = Mumps | journal = [[The Lancet]] | volume = 371 | issue = 9616 | pages = 932–44 | date = March 2008 | pmid = 18342688 | doi = 10.1016/S0140-6736(08)60419-5 }}</ref> Simptomele încep în mod obișnuit la 16 până la 18 zile după expunere și se rezolvă după 7 până la 10 zile.<ref name=WHO2007/><ref name=Pink2012/> Simptomele la adulți sunt adesea mai severe decât la copii.<ref name=WHO2007/> Aproximativ o treime dintre oameni prezintă simptome ușoare sau nu prezintă deloc simptome.<ref name=WHO2007/> |
||
Complicațiile pot include infecții ale [[encefalită]], [[meningită]] aseptică, [[surzenie]] permanentă, [[miocardită]], [[pancreatită]], nefrită, [[Anexită|ooforită]] și mastită. Perosnale de sex masculin pot dezvolta o [[orhită|inflamare dureroasă a testiculelor]] care, mai puțin frecvent, conduce la [[infertilitate]]<ref name=WHO2007>{{cite journal|title=Mumps virus vaccines.|journal=Weekly epidemiological record|date=16 Feb 2007|volume=82|issue=7|pages=49-60|pmid=17304707|url=http://www.who.int/wer/2007/wer8207.pdf?ua=1}}</ref>, iar persoanele de sex feminin pot dezvolta [[ovarită|inflamarea ovarelor]], dar acest lucru nu pare să crească riscul de infertilitate.<ref name=Hviid2008/> [[Meningită|Meningita]] poate apărea la un sfert din pacienți.<ref>{{Citat revistă|date=2018-03-06 |title=Mumps - Complications |url=https://www.nhs.uk/conditions/mumps/complications/ |access-date=2024-02-09 |website=nhs.uk |language=en}}</ref> |
|||
==Cauze și diagnostic== |
==Cauze și diagnostic== |
||
Oreionul este extrem de |
Oreionul este extrem de contagios și se răspândește rapid în rândul persoanelor care locuiesc în comunități închise.<ref name=UK2005>{{cite journal|last1=Gupta|first1=RK|last2=Best|first2=J|last3=MacMahon|first3=E|title=Mumps and the UK epidemic 2005.|journal=BMJ (Clinical research ed.)|date=14 May 2005|volume=330|issue=7500|pages=1132-5|pmid=15891229}}</ref> Virusul se transmite prin [[Picăturile lui Flügge|picături de secreții respiratorii]] sau prin contactul direct cu o persoană infectată.<ref name=Pink2012/> Doar oamenii contractă și răspândesc boala.<ref name=WHO2007/> Oamenii pot infecta alte persoane începând cu câteva zile înainte de începerea simptomelor până la patru zile după.<ref name=Pink2012/> După infectare, o persoană este de obicei imună pentru restul vieții.<ref name=WHO2007/> Reinfectarea este posibilă, dar tinde să fie ușoară.<ref name=Sen2008>{{cite journal | author = Sen2008 SN | title = Mumps: a resurgent disease with protean manifestations | journal = Med J Aust | volume = 189 | issue = 8 | pages = 456–9 | year = 2008 | pmid = 18928441| url = https://www.mja.com.au/journal/2008/189/8/mumps-resurgent-disease-protean-manifestations}}</ref> Diagnosticul este de obicei suspectat ca urmare a inflamației parotide și poate fi confirmat prin izolarea virusului pe un exudat din [[canalul parotidian]].<ref name=Pink2012/> Testarea anticorpilor în sânge este simplă și poate fi utilă; cu toate acestea, poate da rezultate fals pozitive la cei care au fost imunizați.<ref name=Pink2012/> |
||
==Prevenire, tratament și prognoză== |
==Prevenire, tratament și prognoză== |
||
Oreionul poate fi prevenit prin injectarea a două doze de [[vaccin anti-oreion]].<!-- <ref name=WHO2007/> --> Cea mai mare parte a [[Țară dezvoltată|lumii dezvoltate]] îl include în programe de imunizare, adesea în combinație cu [[vaccin antirujeolic|vaccinul antirujeolic]] și [[vaccinul anti-rubeolic]].<ref name=WHO2007/> În țările cu rate scăzute de imunizare se poate observa o creștere a numărului de cazuri în rândul grupurilor de vârstă mai înaintată și, prin urmare, rezultate mai grave.<ref name=Hviid2008/> Nu există un tratament specific.<ref name=WHO2007/> Eforturile implică un control al simptomelor cu [[analgezice|medicamente împotriva durerii]] cum ar fi [[paracetamol|paracetamolul]].<!-- <ref name=Hviid2008/> --> [[Imunoglobulina A|Imunoglobulina]] administrată intravenos poate fi utilă în anumite complicații.<ref name=Hviid2008/> Spitalizarea poate fi necesară dacă se dezvoltă meningită sau pancreatită.<ref name=UK2005/><ref name=Sen2008/> Aproape una din zece mii de persoane infectate decedează.<ref name=WHO2007/> |
Oreionul poate fi prevenit prin injectarea a două doze de [[vaccin anti-oreion]].<!-- <ref name=WHO2007/> --> Cea mai mare parte a [[Țară dezvoltată|lumii dezvoltate]] îl include în programe de imunizare, adesea în combinație cu [[vaccin antirujeolic|vaccinul antirujeolic]] și [[vaccinul anti-rubeolic]].<ref name=WHO2007/> În țările cu rate scăzute de imunizare se poate observa o creștere a numărului de cazuri în rândul grupurilor de vârstă mai înaintată și, prin urmare, rezultate mai grave.<ref name=Hviid2008/> Nu există un tratament specific.<ref name=WHO2007/> Eforturile implică un control al simptomelor cu [[analgezice|medicamente împotriva durerii]] cum ar fi [[paracetamol|paracetamolul]].<!-- <ref name=Hviid2008/> --> [[Imunoglobulina A|Imunoglobulina]] administrată intravenos poate fi utilă în anumite complicații.<ref name=Hviid2008/> Spitalizarea poate fi necesară dacă se dezvoltă meningită sau pancreatită.<ref name=UK2005/><ref name=Sen2008/> Aproape una din zece mii de persoane infectate decedează.<ref name=WHO2007/> |
||
==Epidemiologie |
==Epidemiologie== |
||
Fără imunizare, aproximativ 0,1% până la 1% din populație este afectată anual.<!-- <ref name=WHO2007/> --> Vaccinarea pe scară largă a determinat o scădere cu mai mult de 90% a ratelor de boală.<!-- <ref name=WHO2007/> --> Oreionul se manifestă mai adesea în țările în curs de dezvoltare, unde vaccinarea este mai puțin frecventă.<ref>{{cite book|last1=Junghanss|first1=Thomas|title=Manson's tropical diseases.|date=2013|publisher=Elsevier/Saunders|location=Oxford|isbn=9780702053061|page=261|edition=23rd edition|url=https://books.google.ca/books?id=GTjRAQAAQBAJ&pg=PA261}}</ref |
Fără imunizare, aproximativ 0,1% până la 1% din populație este afectată anual.<!-- <ref name=WHO2007/> --> Vaccinarea pe scară largă a determinat o scădere cu mai mult de 90% a ratelor de boală.<!-- <ref name=WHO2007/> --> Oreionul se manifestă mai adesea în țările în curs de dezvoltare, unde vaccinarea este mai puțin frecventă.<ref>{{cite book|last1=Junghanss|first1=Thomas|title=Manson's tropical diseases.|date=2013|publisher=Elsevier/Saunders|location=Oxford|isbn=9780702053061|page=261|edition=23rd edition|url=https://books.google.ca/books?id=GTjRAQAAQBAJ&pg=PA261}}</ref> Înainte de introducerea unui vaccin, oreionul era o boală obișnuită a copilăriei în întreaga lume, <!-- <ref name=WHO2007/> --> cu [[Focar (medicină)|focare mai mari ale bolii]] manifestându-se în mod tipic la fiecare doi până la cinci ani.<!-- <ref name=WHO2007/> --> Copiii cu vârste cuprinse între cinci și nouă ani au fost afectați cel mai frecvent.<ref name=WHO2007/> Dintre populația imunizată, persoanele afectate cel mai des au vârsta de aproximativ 20 de ani.<ref name=Hviid2008/> În jurul [[Ecuator|ecuatorului]] se manifestă adesea pe tot parcursul anului, în timp ce în regiunile mai nordice și sudice ale lumii este mai des întâlnit iarna și primăvara.<ref name=WHO2007/> Inflamarea dureroasă a glandelor parotide și a testiculelor a fost descrisă de Hipocrat în secolul al V-lea î.Hr.<ref name=Pink2012>{{cite book|last1=Atkinson|first1=William|title=Mumps Epidemiology and Prevention of Vaccine-Preventable Diseases|date=May 2012|publisher=Public Health Foundation|isbn=9780983263135|pages=Chapter 14|edition=12|url=http://www.cdc.gov/vaccines/pubs/pinkbook/mumps.html}}</ref> |
||
==Istorie== |
|||
Oreionul a fost menționat prima oară in literatura medicală chinezp în 640 î.e.n.<ref name=shu>{{en icon}}{{citat revistă|vauthors=Shu M, Zhang YQ, Li Z, Liu GJ, Wan C, Wen Y |date=18 April 2015 |title=Chinese medicinal herbs for mumps |journal=Cochrane Database Syst Rev |volume=2015 |issue=4 |pages=CD008578 |doi=10.1002/14651858.CD008578.pub3 |pmc=7198052 |pmid=25887348 }}</ref> Medicul grec [[Hipocrate]] a scris despre o epidemie pe insula [[Thasos]] în 410 î.e.n. și a descris boala în prima carte a ''[[Corpus Hipocratic]]''.<ref name=rubin>{{en icon}}{{citat revistă |vauthors=Rubin S, Eckhaus M, Rennick LJ, Bamford CG, Duprex WP |date=January 2015 |title=Molecular biology, pathogenesis and pathology of mumps virus |journal=J Pathol |volume=235 |issue=2 |pages=242–252 |doi=10.1002/path.4445 |pmc=4268314 |pmid=25229387}}</ref><ref name=history>{{en icon}}{{cite web |url=https://www.pharmaceutical-technology.com/features/tracing-story-mumps-timeline/ |title=Tracing the story of mumps: a timeline |author=<!--Not stated--> |website=Pharmaceutical Technology |date=25 April 2018 |publisher=Pharamaceutical Technology |access-date=30 October 2020}}</ref> Boala a fost descrisă în mod știinșific în 1790 de medicul britanic [[Robert Hamilton]] în ''Transactions of the Royal Society of Edinburgh''.<ref>{{cite journal |vauthors=Hamilton R |date=1790 |title=IX. ''An'' Account of a Distemper, ''by the common People in England vulgarly called the MUMPS'' |journal=Transactions of the Royal Society of Edinburgh |volume=2 |issue=2 |pages=59–72 |doi=10.1017/S0263593300027280 |pmid=29139995 |pmc=5550187}}</ref> |
|||
==Referințe== |
==Referințe== |
||
Versiunea de la 18 februarie 2024 20:52
Parotidita epidemică (cunoscută și ca oreion sau infecție urliană) este o boală transmisibilă virală acută, care se manifestă prin febră, inflamarea și tumefierea glandelor parotide. Agentul etiologic este virusul urlian, un paramixovirus ARN cu dimensiuni de 150-200 milimicroni. Provoacă boala numai la om și experimental la maimuță. Se cultivă pe ou embrionat și culturi de țesuturi. Modul de transmitere este prin contact cu bolnavul (picăturile Flügge) și excepțional prin obiecte recent contaminate. Boala se poate preveni prin vaccinare cu vaccinul anti-oreion dezvoltat în anii '60.
Virusul urlian este sensibil la căldură (la 55°C se inactivează în 20'). Razele ultraviolete îl distrug la 4°C. Timp de 20' sub acțiunea formolului 0,25 %, virusul se inactivează fără a pierde puterea antigenică. Rezistă în picăturile de salivă răspândite de bolnav până la uscare.
| Mumps | |
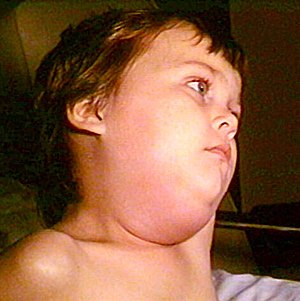 Copil cu parotidită epidemică | |
| Specialitate | boli infecțioase pediatrie |
|---|---|
| Simptome | maleza[*][1] febră[1] Tumefacție[2] Pancreatită meningită Orhită epididymitis[*] xerostomie |
| Cauze | Mumps virus[*] |
| Clasificare și resurse externe | |
| ICD-9 | 072 |
| ICD-10 | B26 |
| ICD-11 | |
| ICD-9-CM | 072[3][4] |
| DiseasesDB | 8449 |
| MedlinePlus | 001557 |
| eMedicine | emerg/324 emerg/391 ped/1503 |
| Patient UK | Parotidită epidemică |
| MeSH ID | D009107 |
| Modifică date / text | |
Definiție și simptome
Oreionul, cunoscut și ca parotidă epidemică, este o boală virală cauzată de virusul oreionului.[5] Semnele și simptomele inițiale includ adesea febră, durere musculară, dureri de cap, și senzație de oboseală.[6] Acestea sunt urmate de umflarea dureroasă a glandelor parotide, două glande salivare situate pe părțile laterale ale gurii în fața urechilor.[7] Simptomele încep în mod obișnuit la 16 până la 18 zile după expunere și se rezolvă după 7 până la 10 zile.[6][5] Simptomele la adulți sunt adesea mai severe decât la copii.[6] Aproximativ o treime dintre oameni prezintă simptome ușoare sau nu prezintă deloc simptome.[6]
Complicațiile pot include infecții ale encefalită, meningită aseptică, surzenie permanentă, miocardită, pancreatită, nefrită, ooforită și mastită. Perosnale de sex masculin pot dezvolta o inflamare dureroasă a testiculelor care, mai puțin frecvent, conduce la infertilitate[6], iar persoanele de sex feminin pot dezvolta inflamarea ovarelor, dar acest lucru nu pare să crească riscul de infertilitate.[7] Meningita poate apărea la un sfert din pacienți.[8]
Cauze și diagnostic
Oreionul este extrem de contagios și se răspândește rapid în rândul persoanelor care locuiesc în comunități închise.[9] Virusul se transmite prin picături de secreții respiratorii sau prin contactul direct cu o persoană infectată.[5] Doar oamenii contractă și răspândesc boala.[6] Oamenii pot infecta alte persoane începând cu câteva zile înainte de începerea simptomelor până la patru zile după.[5] După infectare, o persoană este de obicei imună pentru restul vieții.[6] Reinfectarea este posibilă, dar tinde să fie ușoară.[10] Diagnosticul este de obicei suspectat ca urmare a inflamației parotide și poate fi confirmat prin izolarea virusului pe un exudat din canalul parotidian.[5] Testarea anticorpilor în sânge este simplă și poate fi utilă; cu toate acestea, poate da rezultate fals pozitive la cei care au fost imunizați.[5]
Prevenire, tratament și prognoză
Oreionul poate fi prevenit prin injectarea a două doze de vaccin anti-oreion. Cea mai mare parte a lumii dezvoltate îl include în programe de imunizare, adesea în combinație cu vaccinul antirujeolic și vaccinul anti-rubeolic.[6] În țările cu rate scăzute de imunizare se poate observa o creștere a numărului de cazuri în rândul grupurilor de vârstă mai înaintată și, prin urmare, rezultate mai grave.[7] Nu există un tratament specific.[6] Eforturile implică un control al simptomelor cu medicamente împotriva durerii cum ar fi paracetamolul. Imunoglobulina administrată intravenos poate fi utilă în anumite complicații.[7] Spitalizarea poate fi necesară dacă se dezvoltă meningită sau pancreatită.[9][10] Aproape una din zece mii de persoane infectate decedează.[6]
Epidemiologie
Fără imunizare, aproximativ 0,1% până la 1% din populație este afectată anual. Vaccinarea pe scară largă a determinat o scădere cu mai mult de 90% a ratelor de boală. Oreionul se manifestă mai adesea în țările în curs de dezvoltare, unde vaccinarea este mai puțin frecventă.[11] Înainte de introducerea unui vaccin, oreionul era o boală obișnuită a copilăriei în întreaga lume, cu focare mai mari ale bolii manifestându-se în mod tipic la fiecare doi până la cinci ani. Copiii cu vârste cuprinse între cinci și nouă ani au fost afectați cel mai frecvent.[6] Dintre populația imunizată, persoanele afectate cel mai des au vârsta de aproximativ 20 de ani.[7] În jurul ecuatorului se manifestă adesea pe tot parcursul anului, în timp ce în regiunile mai nordice și sudice ale lumii este mai des întâlnit iarna și primăvara.[6] Inflamarea dureroasă a glandelor parotide și a testiculelor a fost descrisă de Hipocrat în secolul al V-lea î.Hr.[5]
Istorie
Oreionul a fost menționat prima oară in literatura medicală chinezp în 640 î.e.n.[12] Medicul grec Hipocrate a scris despre o epidemie pe insula Thasos în 410 î.e.n. și a descris boala în prima carte a Corpus Hipocratic.[13][14] Boala a fost descrisă în mod știinșific în 1790 de medicul britanic Robert Hamilton în Transactions of the Royal Society of Edinburgh.[15]
Referințe
- ^ a b WikiSkripta
- ^ https://www.nhs.uk/conditions/mumps/symptoms/ Lipsește sau este vid:
|title=(ajutor) - ^ Disease Ontology, accesat în
- ^ Monarch Disease Ontology release 2018-06-29[*] Verificați valoarea
|titlelink=(ajutor); - ^ a b c d e f g Atkinson, William (mai 2012). Mumps Epidemiology and Prevention of Vaccine-Preventable Diseases (ed. 12). Public Health Foundation. pp. Chapter 14. ISBN 9780983263135.
- ^ a b c d e f g h i j k l „Mumps virus vaccines” (PDF). Weekly epidemiological record. 82 (7): 49–60. . PMID 17304707.
- ^ a b c d e Hviid A, Rubin S, Mühlemann K (martie 2008). „Mumps”. The Lancet. 371 (9616): 932–44. doi:10.1016/S0140-6736(08)60419-5. PMID 18342688.
- ^ „Mumps - Complications”. nhs.uk (în engleză). . Accesat în .
- ^ a b Gupta, RK; Best, J; MacMahon, E (). „Mumps and the UK epidemic 2005”. BMJ (Clinical research ed.). 330 (7500): 1132–5. PMID 15891229.
- ^ a b Sen2008 SN (). „Mumps: a resurgent disease with protean manifestations”. Med J Aust. 189 (8): 456–9. PMID 18928441.
- ^ Junghanss, Thomas (). Manson's tropical diseases (ed. 23rd edition). Oxford: Elsevier/Saunders. p. 261. ISBN 9780702053061.
- ^ en Shu M, Zhang YQ, Li Z, Liu GJ, Wan C, Wen Y (). „Chinese medicinal herbs for mumps”. Cochrane Database Syst Rev. 2015 (4): CD008578. doi:10.1002/14651858.CD008578.pub3. PMC 7198052
 . PMID 25887348.
. PMID 25887348.
- ^ en Rubin S, Eckhaus M, Rennick LJ, Bamford CG, Duprex WP (ianuarie 2015). „Molecular biology, pathogenesis and pathology of mumps virus”. J Pathol. 235 (2): 242–252. doi:10.1002/path.4445. PMC 4268314
 . PMID 25229387.
. PMID 25229387.
- ^ en „Tracing the story of mumps: a timeline”. Pharmaceutical Technology. Pharamaceutical Technology. . Accesat în .
- ^ Hamilton R (). „IX. An Account of a Distemper, by the common People in England vulgarly called the MUMPS”. Transactions of the Royal Society of Edinburgh. 2 (2): 59–72. doi:10.1017/S0263593300027280. PMC 5550187
 . PMID 29139995.
. PMID 29139995.
