Leucemie
| Leucemie | |
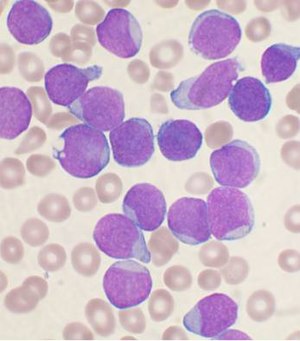 | |
| Specialitate | hematologie |
|---|---|
| Simptome | bone pain[*] dizziness[*] slăbire Durere toracică Edem Angină pectorală |
| Clasificare și resurse externe | |
| ICD-9 | 208.9 |
| ICD-10 | C91-C95 |
| ICD-11 | |
| ICD-9-CM | 208[1][2] 208.9[1][2] 207.8[2] 208.80[2] 207[2] 208.90[2] 207.80[2] 208.8[2] |
| ICD-O | 9800-9940 |
| DiseasesDB | 7431 |
| MedlinePlus | 001299 |
| MeSH ID | D007938 |
| Modifică date / text | |
Leucemia sau boala sângelui alb (din greacă veche λευκός, leukos, „alb” și αἷμα, haima, „sânge”[3]) este un tip de cancer ce ia naștere, de obicei în măduva osoasă și are ca rezultat un număr anormal de mare de globule albe în sânge.[4] Aceste globule albe nu sunt dezvoltate pe deplin și sunt denumite blasti sau celule leucemice.[5]
Simptome[modificare | modificare sursă]
Simptomele pot include sângerări, echimoze, senzații de oboseală, febră și un risc crescut de infecții.[5] Aceste simptome apar din cauza insuficienței celulelor normale din sânge.[5] Diagnosticarea se realizează, în general, prin analize de sânge și biopsia măduvei osoase.[5]
Cauze[modificare | modificare sursă]
În timp ce cauza exactă a leucemiei este necunoscută, se crede că există o combinație de factori genetici și de mediu ce contribuie la apariția acesteia.[6] Factorii de risc includ fumatul, radiațiile ionizante, anumite substanțe chimice (cum ar fi benzenul), chimioterapii anterioare și sindromul Down.[6][7] Persoanele care au avut cazuri de leucemie în familie sunt de asemenea expuse unui risc ridicat de contactare a bolii.[7] Există patru tipuri principale de leucemie: leucemie limfoidă acută (LAL), leucemie acută mieloidă (LAM), leucemie limfoidă cronică (LLC) și leucemie mieloidă cronică (LMC), precum și un număr de tipuri de leucemie mai puțin comune.[7][8] Leucemia face parte dintr-un grup mai amplu de neoplasme ce afectează sângele, măduva osoasă, sistemul limfoid, cunoscute sub denumirea de tumori ale țesuturilor limfoide și hematopoietice.[9][10]
Tratament și prognostic[modificare | modificare sursă]
Tratamentul poate include o combinație de chimioterapie, radioterapie, terapie țintită și transplant de măduvă. Anumite tipuri de leucemie pot fi gestionate prin monitorizare atentă.[7] Sânge, transfuzii de placheți sau calmarea durerii pot fi necesare.[5] Îngrijirea paliativă poate fi de ajutor, cu sau fără eforturi suplimentare pentru a controla boala.[11] Succesul tratamentului depinde de tipul de leucemie și vârsta pacientului. În lumea dezvoltată rezultatele s-au ameliorat.[8] Media de cinci ani rată de supraviețuire este de 57% în Statele Unite ale Americii.[12] La copiii sub 15 ani, rata de supraviețuire de cinci ani este mai ridicată, între 60 și până la 85%, în funcție de tipul de leucemie.[13] În cazul pacienților cu leucemie acută ce sunt vindecați de cancer după cinci ani, acesta este puțin probabil să recidiveze.[13]
Epidemiologie, societate și cultură[modificare | modificare sursă]
În anul 2012, leucemia s-a dezvoltat la 352.000 de oameni la nivel mondial și a cauzat 265.000 de decese.[8] Este cel mai comun tip de cancer la copii, trei sferturi din cazuri fiind de leucemie limfoidă acută.[7] Totuși, aproximativ 90% din toate cazurile de leucemie sunt diagnosticate la adulți, leucemia mieloidă acută și leucemia limfoidă cronică fiind cele mai comune la adulți. Cele mai comune cazuri sunt înregistrate în lumea dezvoltată.[8]
Referințe[modificare | modificare sursă]
- ^ a b Disease Ontology, accesat în
- ^ a b c d e f g h Monarch Disease Ontology release 2018-06-29[*] Verificați valoarea
|titlelink=(ajutor); - ^ „Leukemia”. Mosby’s Medical, Nursing &Allied Health Dictionary (ed. Fourth Edition). Mosby-YearBook. . p. 903.
- ^ „Leukemia”. NCI. Accesat în .
- ^ a b c d e „What You Need To Know About™ Leukemia”. National Cancer Institute. . Accesat în .
- ^ a b Hutter, JJ (). „Childhood leukemia”. Pediatrics in review / American Academy of Pediatrics. 31 (6): 234–41. doi:10.1542/pir.31-6-234. PMID 20516235.
- ^ a b c d e „A Snapshot of Leukemia”. NCI. Accesat în .
- ^ a b c d World Cancer Report 2014. World Health Organization. . pp. Chapter 5.13. ISBN 9283204298.
- ^ Vardiman, JW; Thiele, J; Arber, DA; Brunning, RD; Borowitz, MJ; Porwit, A; Harris, NL; Le Beau, MM; Hellström-Lindberg, E; Tefferi, A; Bloomfield, CD (). „The 2008 revision of the World Health Organization (WHO) classification of myeloid neoplasms and acute leukemia: rationale and important changes”. Blood. 114 (5): 937–51. doi:10.1182/blood-2009-03-209262. PMID 19357394.
- ^ Cătoi, Alecsandru Ioan Baba, Cornel (). Comparative oncology. Bucharest: The Publishing House of the Romanian Academy. p. Chapter 17. ISBN 973-27-1457-3.
- ^ Hesdorffer, Candis Morrison, Charles S. [i.e. L.?] (). Johns Hopkins patients' guide to leukemia. Sudbury, Mass.: Jones and Bartlett Learning. p. 109. ISBN 9781449618896.
- ^ „SEER Stat Fact Sheets: Leukemia”. National Cancer Institute. .
- ^ a b American Cancer Society (). „Survival rates for childhood leukemia”.
