Arsură
 |
ATENȚIE !
Vă rugăm să aveți în vedere faptul că Wikipedia nu prezintă nicio garanție în privința corectitudinii datelor pe care le conține.
Cu toate că depunem mult efort în a îmbunătăți informațiile din articole, acestea nu pot înlocui un sfat medical de specialitate. |
| Acest articol are nevoie de atenția unui expert în Medicină. Recrutați unul sau, dacă sunteți în măsură, ajutați chiar dumneavoastră la îmbunătățirea articolului! |
| Arsură | |
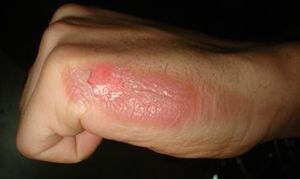 Arsură de gradul doi a mâinii | |
| Specialitate | medicină de urgență |
|---|---|
| Clasificare și resurse externe | |
| ICD-9 | 940–949 |
| ICD-10 | T20–T31 |
| ICD-11 | |
| DiseasesDB | 1791 |
| MedlinePlus | 000030 |
| eMedicine | article/1278244 |
| MeSH ID | D002056 |
| Modifică date / text | |
O arsură este o leziune traumatică tisulară însoțită de reacții sistemice nervoase, vasculare, metabolice și umorale, produsă de agenți termici, chimici, sau micști.[1]
Istoric[modificare | modificare sursă]

Arsurile și îngrijirea lor figurează în picturi rupestre vechi de peste 3,500 de ani.[2] Papirusul Smith, un document egiptean care datează din 1500 î.e.n., descrie tratamente cu miere și un balsam pe bază de rășină.[2] De-a lungul timpului s-au folosit numeroase alte tratamente, inclusiv frunze de ceai (tratament atestat în China în anul 600 î.e.n.), untură de porc și oțet, tratament folosit de Hipocrate și atestat în anul 400 î.e.n., vin și mir, tratament folosit de Celsus și atestat în anul 100 e.n.[2] Diversele grade de gravitate a arsurilor au fost descrise prima dată de chirurgul francez Ambroise Paré în secolul al XVI-lea.[3] Guillaume Dupuytren a îmbogățit această clasificare, distingând în 1832 șase grade de gravitate a arsurilor.[2][4]
Primul spital pentru tratarea arsurilor s-a deschis în Londra, Anglia, în 1843, iar dezvoltarea metodelor moderne de îngrijire a arsurilor a început la sfârșitul secolului al XIX-lea și începutul secolului al XX-lea.[2][3] În timpul primului război mondial, Henry D. Dakin și Alexis Carrel au elaborat standarde pentru curățarea și dezinfectarea arsurilor și plăgilor cu ajutorul soluțiilor de hipoclorit de sodiu, datorită cărora mortalitatea s-a redus semnificativ.[2] În anii ’40 a fost recunoscută importanța exciziilor cât mai rapide și a grefelor de piele, și tot în această perioadă au fost create metode și formule de resuscitare cu fluide.[2] În anii ’70, cercetătorii au demonstrat importanța hipermetabolismului care se instalează în urma arsurilor pe suprafață mare.[2]
În timp ce arsurile întinse pot fi fatale, tratamentele dezvoltate începând din 1960 au îmbunătățit substanțial rezultatele, în special la copii și la adulții tineri.[2]
Epidemiologie[modificare | modificare sursă]

no data < 50 50-100 100-150 150-200 200-250 250-300 | 300-350 350-400 400-450 450-500 500-600 > 600 |
În 2004, 11 milioane de arsuri au necesitat tratament medical la nivel mondial și s-au produs 300,000 de decese.[6] Astfel, arsurile se află pe locul 4 în clasamentul cauzelor leziunilor, după accidentele de mașină, căzături și violență.[6] Circa 90% din arsuri se produc în țările în curs de dezvoltare.[6] Acest fapt a fost atribuit în parte suprapopulării și în parte gătitului în condiții nesigure.[6] În total, aproape 60% din arsurile care provoacă decesul se produc în Asia de Sud-Est, rata fiind de 11,6 la 100,000 de locuitori.[7]
În țările dezvoltate, rata mortalității în urma arsurilor este de două ori mai mare în rândul bărbaților adulți decât al femeilor. Acest fapt se datorează probabil ocupațiilor și activităților mai riscante ale bărbaților. Totuși, în numeroase țări în curs de dezvoltare, femeile sunt expuse unui risc de două ori mai mare decât bărbații. Acesta se corelează adesea cu accidente în bucătărie sau violență domestică.[6] În cazul copiilor, decesul din cauza arsurilor se produce cu o rată de peste zece ori mai mare în țările în curs de dezvoltare decât în țările dezvoltate.[6] În total, în cazul copiilor, arsurile se numără printre primele cincisprezece cauze ale decesului.[1] Din anii ’80 până în 2004, în numeroase țări a scăzut atât rata arsurilor fatale, cât și a arsurilor în general.[6]
În țările dezvoltate[modificare | modificare sursă]
Se estimează că 500,000 de plăgi arse sunt tratate anual în Statele Unite.[8] În 2008, din cauza arsurilor s-au produs circa 3,300 de decese.[1] Majoritatea arsurilor (70%) și deceselor din cauza arsurilor se produc în rândul bărbaților.[9][10] Cea mai mare incidență a arsurilor de foc se înregistrează în intervalul de vârstă de 18–35 de ani, în timp ce cea mai mare incidență a arsurilor prin opărire se înregistrează în rândul copiilor cu vârste sub cinci ani și al adulților de peste 65 de ani.[10] Arsurile electrice duc la circa 1 000 de decese anual.[11] Fulgerul ucide circa 60 de oameni pe an.[12] În Europa, arsurile deliberate se înregistrează cel mai frecvent în rândul bărbaților de vârstă mijlocie.[13]
În țările în curs de dezvoltare[modificare | modificare sursă]
În India, circa 700,000-800,000 de oameni suferă arsuri semnificative în fiecare an, deși foarte puțini sunt îngrijiți în centre speciale pentru arși.[14] Cele mai mari rate se înregistrează în rândul femeilor cu vârste cuprinse între 16 și 35 de ani.[14] Aceste rate crescute se explică parțial prin utilizarea bucătăriilor nesigure și purtarea hainelor largi, tipic indiene.[14] Se estimează că o treime din toate arsurile din India se produc din cauza aprinderii hainelor de la flacăra deschisă.[15] Arsurile deliberate sunt și ele o cauză frecventă și au o incidență crescută în rândul tinerelor femei, în urma violenței domestice și a autovătămării.[6][13]
Cauze[modificare | modificare sursă]
Arsurile sunt cauzate de o varietate de surse externe clasificate drept termice, chimice, electrice și radiații.[16] În Statele Unite cele mai comune cauze de arsuri sunt: focul sau flacăra (44%), opăriri (33%), obiecte fierbinți (9%), electricitate (4%) și substanțe chimice (3%).[17] Cele mai multe arsuri au loc acasă (69%) sau la locul de muncă (9%),[9] cele mai multe sunt accidentale, cu doar 2% datorate atacării de către o altă persoană și 1-2% ca rezultat al unei încercări de sinucidere.[6] Aceste surse pot cauza arsuri ale căilor respiratorii sau ale plămânilor, care se întâlnesc în circa 6% din cazuri.[7]
Rănirile produse de arsuri sunt mai comune la persoanele sărace. Fumatul este un factor de risc de ardere, deși consumul de alcool nu este. Arsurile produse de foc se întâlnesc de obicei în climatele mai reci.[6] Factori specifici în țările în curs de dezvoltare sunt gătitul la foc deschis și pe podea,[1] la fel ca handicapurile copiilor și bolile cronice la adulți.[18]
Termice[modificare | modificare sursă]
În Statele Unite, focul și lichidele fierbinți sunt cele mai obișnuite cauze ale arsurilor.[7] Dintre incendiile caselor care produc decesul, fumatul produce 25% iar dispozitivele de încălzire produc 22%.[1] Aproape jumătate din răniri sunt datorate efortului de a lupta contra incendiilor.[1] Opărirea este produsă de lichide sau gaze fierbinți și se întâmplă cel mai adesea din cauza băuturilor fierbinți, temperaturii ridicate a apei de la baie sau duș, uleiului de gătit fierbinte sau aburului.[19] Rănile produse de opărire sunt mai frecvente la copiii mai mici de cinci ani,[10] iar în Statele Unite și Australia această categorie de vârstă înregistrează circa două treimi din totalul arsurilor.[7] Contactul cu obiecte fierbinți este cauza a aproape 20-30% din arsurile copiilor.[7] În general, opăririle sunt arsuri de gradul întâi sau al doilea, dar pot de asemenea apărea arsuri de gradul al treilea, în special în cazul contactului prelungit.[20] În multe țări, artificiile sunt o cauză frecventă a arsurilor în timpul sezonului festiv.[21] La acest risc sunt predispuși în special adolescenții de sex masculin.[22]
Chimice[modificare | modificare sursă]
Substanțele chimice produc între 2 și 11% din totalul arsurilor și contribuie la 30% din decesele produse de arsuri.[23] Arsurile chimice pot fi produse de peste 25 000 de substanțe,[10] cele mai multe fiind baze puternice (55%) sau acizi puternici (26%).[23] Cele mai multe decese produse de aceste substanțe sunt produse prin ingerare.[10] Agenții des întâlniți includ: acid sulfuric, care se găsește în produsele de curățat toaleta, hipoclorit de sodiu din produsele de înălbire și hidrocarburi halogenate, cum sunt cele din produsele de îndepărtat vopseaua.[10] Acidul fluorhidric poate produce răni foarte adânci, care nu dor decât la un anumit timp de la expunere [24] Acidul formic poate produce descompunerea unui număr important de globule roșii.[25]
Electrice[modificare | modificare sursă]
Arsurile sau rănirile electrice se împart în cele de înaltă tensiune (mai mare sau egală cu 1000 volți), joasă tensiune (mai puțin de 1000 volți) și fulgerările produse de arcuri voltaice.[10] Cele mai frecvente cauze de arsuri electrice la copii sunt cordoanele electrice (60%), urmate de prize (14%).[7] De asemenea, fulgerele pot provoca arsuri electrice.[26] Factorii de risc pentru a fi trăsnit includ activitățile în aer liber, cum ar fi alpinismul, golful și sporturile de câmp, plus munca executată afară.[12] Mortalitatea produsă de trăsnet este de circa 10%.[12]
În timp ce rănirile electrice produc de obicei arsuri, ele pot cauza și fracturi și dislocări produse de forța de impact sau de contracții musculare.[12] În rănirile produse de tensiunea înaltă, cea mai mare parte a rănii poate fi internă, deci extinderea plăgii nu poate fi evaluată doar prin examinarea pielii.[12] Contactul cu tensiunea înaltă sau joasă poate produce aritmii cardiace sau stopuri cardiace.[12]
Radiații[modificare | modificare sursă]
Arsurile produse de radiații pot apărea ca urmare a expunerii prelungite la raze ultraviolete (cum ar fi Soarele, solarele sau sudura electrică) sau la radiații ionizante (cum ar fi terapia cu radiații, razele X sau deșeurile radioactive).[27] Expunerea la soare este cea mai comună cauză a arsurilor produse de radiații și per total cea mai frecventă cauză de arsuri superficiale.[28] Cât de ușor se ard oamenii din cauza Soarelui variază considerabil în funcție de tipul pielii.[29] Efectele radiației ionizante asupra pielii depind de aria expusă, pierderea părului apărând la peste 3 Gy, roșeața devenind vizibilă la peste 10 Gy, descuamarea pielii umede la peste 20 Gy și necroza la peste 30 Gy.[30] Înroșirea, dacă are loc, poate apărea la un anumit timp de la expunere.[30] Arsurile cu radiații se tratează la fel ca celelalte arsuri.[30] Arsurile cu microunde pot apărea din cauza încălzirii produse de microunde.[31] În timp ce o expunere de două secunde poate produce o plagă, per total acest lucru se întâmplă rar.[31]
Arsuri neaccidentale[modificare | modificare sursă]
Dintre cei spitalizați pentru opăriri sau arsuri produse de foc, 3–10% sunt spitalizați în urma unui atac.[13] Motivele includ: abuz asupra copiilor, dispute personale, violență între soți, abuzarea bătrânilor și diferende de afaceri.[13] O rană prin imersiune sau opărire prin imersiune poate indica abuzarea copiilor.[20] Ele apar când o extremitate sau partea de jos a corpului (fesele sau perineul) sunt scufundate în apă fierbinte.[20] Ele produc de obicei o margine superioară clară și adesea simetrică.[20] Alte semne de risc înalt sau de abuz includ: arsuri pe circumferința corpului, absența urmelor de stropire, arsuri de adâncime uniformă și prezența altor semne de neglijență sau abuz.[32]
Arsurile aplicate miresei, o formă de violență familială, se întâlnesc în unele culturi cum ar fi India, în care o femeie este arsă dacă soțul sau familia sa consideră că au primit o zestre prea mică.[33][34] În Pakistan, arsurile prin aruncare de acid reprezintă 13% din arsurile produse intenționat și sunt adesea legate de violența familială.[32] Autoimolarea (actul de a-și da foc în semn de protest) se întâlnește relativ des la femeile din India.[6]
Fiziopatologie[modificare | modificare sursă]

La temperaturi mai mari de 44 °C proteinele încep să-și piardă forma tridimensională și să se dezintegreze.[8] Aceasta are ca rezultat distrugeri ale celulelor și țesuturilor.[10] Multe din efectele directe ale arsurilor asupra sănătății sunt provocate de faptul că funcționarea normală a pielii este afectată.[10] Aceste efecte includ afectarea senzațiilor primite de piele, a capacității acesteia de a preveni pierderile de apă prin evaporare și a capacității acesteia de a controla temperatura corpului.[10] Afectarea membranelor celulare are ca efect pierderea de potasiu către spațiile din afara celulei și inundarea celulei cu apă și sodiu.[10]
În arsurile mari (peste 30% din suprafața totală a corpului) există un răspuns inflamator semnificativ.[35] Acesta are ca efect scurgeri sporite de lichid din capilare,[25] urmate de edemațierea țesutului.[10] Acestea au la rândul lor ca efect pierderi din volumul total de sânge, iar sângele rămas pierde semnificativ din plasmă, ceea ce face ca sângele să fie mai concentrat.[10] Circulația proastă a sângelui către organe cum ar fi rinichii și tractul gastrointestinal poate avea ca efect insuficiență renală și ulcer stomacal.[36]
Nivelurile crescute de catecolamine și cortizol pot produce o hipermetabolism care poate dura ani de zile.[35] Această stare este asociată cu debit cardiac crescut, metabolism crescut, tahicardie și o funcționare proastă a sistemului imunitar.[35]
Semne și simptome[modificare | modificare sursă]
Caracteristicile unei arsuri depind de adâncimea acesteia. Arsurile superficiale pot cauza dureri care durează două sau trei zile, urmate de cojirea pielii în zilele care urmează.[37][38] Cei care suferă arsuri mai severe pot acuza disconfort sau o senzație de apăsare, mai degrabă decât durere. Arsurile care afectează întreaga grosime a pielii pot fi complet lipsite de senzații la apăsarea ușoară sau la înțepare.[38] În timp ce arsurile superficiale au de obicei culoare roșie, arsurile severe pot fi roz, albe sau negre.[38] Arsurile din jurul gurii sau ale părului din nas pot indica faptul că au avut loc arsuri ale căilor respiratorii, dar aceste date nu sunt concludente.[25] Printre simptomele mai îngrijorătoare se numără: respirație superficială, răgușeală și stridor sau respirație șuierătoare.[25] Mâncărimile sunt obișnuite în cursul procesului de vindecare, apărând la circa 90% din adulți și aproape la toți copiii.[39] Amorțeala sau senzația de înțepătură pot persista timp îndelungat după leziunile produse de electricitate.[12] Arsurile pot produce de asemenea probleme emoționale și psihologice.[6]
| Tipul[10] | Straturile vizate | Aspect | Textură | Senzație | Timp de vindecare | Prognoză | Exemplu |
|---|---|---|---|---|---|---|---|
| Superficiale (de gradul întâi) | Epidermă[37] | Roșeață fără bășici[10] | Uscate | Dureroase[10] | 5-10 zile[10][40] | Se vindecă bine;[10] arsurile solare repetate sporesc riscul de a face cancer de piele peste ani de zile[41] | 
|
| Grosime parțială superficială (de gradul al doilea) | Se extinde la derma superficială (papilară)[10] | Roșeață cu bășici transparente . Albeață, cu presiune.[10] | Umede[10] | Foarte dureroase[10] | Mai puțin de 2-3 săptămâni[10][38] | Infecții locale/celulită dar de obicei fără cicatrice[38] | |
| Grosime parțială, adânci (de gradul doi) | Se extind la derma adâncă (reticulară)[10] | Galbene sau albe. Mai puțină albeață. Pot prezenta bășici.[10] | Destul de uscate[38] | Presiune și disconfort[38] | 3–8 săptămâni[10] | Cicatrici, contractări (poate fi nevoie de excizie și de transplant de piele)[38] | 
|
| Grosime totală (de gradul trei) | Extinsă pe toată derma[10] | Rigidă și albă sau maro[10] Fără albeață[38] | Piloase[10] | Lipsite de dureri[10] | Timp îndelungat (luni de zile) și vindecare incompletă[10] | Cicatrice, contracturi, amputări (se recomandă excizia rapidă)[38] | 
|
| De gradul patru | Se extinde pe toată pielea, în grăsimea de sub ea, în mușchi și oase[10] | Neagră; carbonizată cu țesut mort | Uscată | Nedureroasă | Necesită excizie[10] | Amputare, handicap semnificativ și în unele cazuri decesul.[10] | 
|
La cei care au dureri de cap sau sunt amețiți și au arsuri provocate de foc trebuie avută în vedere o posibilă intoxicare cu monoxid de carbon.[42] Otrăvirea cu cianură trebuie și ea avută în vedere.[25]
Clasificare, stadializare, aprecierea severității[modificare | modificare sursă]

Arsurile pot fi clasificate după adâncime, mecanismul rănirii, întindere și răni asociate. Cea mai frecventă clasificare este cea bazată pe adâncimea rănilor. Adâncimea unei arsuri este de obicei constată prin examinare, totuși se poate folosi și biopsia.[10] Poate fi dificil să se determine cu exactitate adâncimea unei arsuri printr-o singură examinare, putând fi necesare examinări repetate de-a lungul a câtorva zile.[25]
Arsurile care afectează superficial pielea sunt cunoscute drept arsuri superficiale sau de gradul întâi. Când rănirea cuprinde straturile aflate sub cele superficiale, este o arsură de grosime parțială sau de gradul al doilea. În arsurile de grosime totală sau de gradul al treilea, rănirea se extinde în toate straturile pielii. O arsură de gradul al patrulea cuprinde rănirea țesuturilor mai adânci, cum ar fi mușchii sau oasele.
Întindere[modificare | modificare sursă]
Mărimea arsurilor este măsurată ca procentaj al suprafeței corporale totale (TBSA) afectate de arsuri de grosime parțială sau totală.[10] Arsurile de gradul întâi care au doar culoarea roșie și nu prezintă bășici nu sunt incluse în estimarea acestui procentaj.[10] Cele mai multe dintre arsuri (70%) cuprind mai puțin de 10% din suprafața corporală totală.[7]
Există o serie de metode pentru a determina suprafața corporală totală, inclusiv „regula nouarilor”, graficele Lund și Browder și estimări bazate pe mărimea palmei persoanei.[37] Regula nouarilor este ușor de ținut minte, dar este corectă doar pentru persoane în vârstă de peste 16 ani.[37] Estimări mai precise pot fi făcute în baza graficelor Lund și Browder, care țin cont de proporțiile diferite ale părților corpului la adulți și la copii.[37] Mărimea amprentelor palmare ale unei persoane (incluzând palma și degetele) este aproximativ 1% din suprafața corporală totală.[37]
Severitate[modificare | modificare sursă]
| Minore | Moderate | Majore |
|---|---|---|
| Adulți <10% TBSA | Adulți 10-20% TBSA | Adulți >20% TBSA |
| Copii și bătrâni < 5% TBSA | Copii și bătrâni 5-10% TBSA | Copii și bătrâni >10% TBSA |
| <2% arsuri de grosime completă | 2-5% arsuri de grosime completă | >5% arsuri de grosime completă |
| Răniri la înaltă tensiune | Arsuri la înaltă tensiune | |
| Rănirii posibil datorate inhalării | Răniri clar datorate inhalării | |
| Arsuri de circumferință | Arsuri semnificative ale feței, articulațiilor, mâinilor sau picioarelor | |
| Alte probleme de sănătate | Răni care însoțesc arsurile |
Pentru a determina dacă pacientul trebuie trimis la o unitate specializată în arsuri, American Burn Association a elaborate un sistem de clasificare. Conform acestui sistem, arsurile pot fi clasificate drept majore, moderate sau minore. Această estimare se bazează pe un număr de factori, incluzând procentajul din suprafața corporală totală, prezența arsurilor în anumite zone anatomice, vârsta pacientului și rănile care însoțesc arsurile.[42] Arsurile minore pot fi de obicei tratate acasă, arsurile moderate pot fi tratate într-un spital obișnuit, iar arsurile majore în unități specializate în arsuri.[42]
Complicații[modificare | modificare sursă]
Pot apărea diverse complicații, infecțiile fiind cele mai frecvente.[7] În ordinea frecvenței, potențialele complicații includ: pneumonie, celulită, infecții ale tractului urinar și insuficiență respiratorie.[7] Printre factorii de risc pentru infecții se numără: arsurile de peste 30% din suprafața corporală, arsurile de gradul III, vârsta extremă (pacient foarte tânăr sau foarte bătrân), arsurile care afectează picioarele sau perineul.[43] Pneumonia apare deosebit de frecvent la pacienții cu leziuni produse prin inhalare.[25]
Este frecventă anemia secundară instalată în urma arsurilor de gradul III mai mari de 10% din suprafața corporală.[37] Arsurile electrice pot declanșa sindromul de compartiment sau rabdomioliza din cauza distrugerii țesutului muscular.[25] Se estimează că formarea de cheaguri în venele picioarelor apare în cazul a 6-25% din pacienți.[25] Hipermetabolismul, care poate să persiste ani de zile după o arsură majoră, poate duce la scăderea densității osoase și la pierderea masei musculare.[35] În urma arsurilor este posibil să se formeze porțiuni de țesut cheloid, mai ales la persoanele tinere și cu pielea de culoare închisă.[44] În urma unei arsuri, copiii pot suferi traume psihice semnificative și poate apărea tulburarea de stres post-traumatic.[45] De asemenea, cicatricele pot distorsiona percepția asupra imaginii corporale.[45] În țările în curs de dezvoltare, arsurile semnificative pot duce la izolare socială, sărăcie extremă și abandonarea copiilor.[6]
Tratament[modificare | modificare sursă]
Tratamentul cerut depinde de severitatea arsurii. Arsurile superficiale pot fi tratate doar cu analgezice, în timp ce arsurile majore pot avea nevoie de tratament prelungit în centre specializate în arsuri. Răcirea cu apă de la robinet poate ajuta la scăderea durerii și la micșorarea leziunii; totuși, răcirea prelungită poate conduce la hipotermie. Arsurile de grosime parțială pot necesita curățire cu apă și săpun, urmată de aplicarea unor unguente. Nu este clar cum trebuie tratate bășicile, dar poate fi rezonabil să fie lăsate intacte. Arsurile de grosime completă au de obicei nevoie de tratament chirurgical, cum ar fi transplantul de piele. Arsurile excesive au adesea nevoie de mari cantități de fluide injectate intravenos deoarece răspunsul inflamator care le urmează are drept rezultat pierderea de fluid capilar și edemațierea. Cele mai obișnuite complicații sunt cele produse de infecții.
Resuscitarea începe cu evaluarea și stabilizarea căilor respiratorii ale pacientului, a respirației și circulației sale.[37] Dacă medicul suspectează că s-au produs răniri prin inhalare, poate fi necesară intubare rapidă.[25] Aceasta este urmată de îngrijirea rănilor produse de arsură. Pacienții cu arsuri mari pot fi înfășurați în cearșafuri curate până când sunt aduși la spital.[25] Deoarece rănile produse de arsuri se pot infecta, se administrează un vaccin antitetanos dacă pacientul nu a fost vaccinat antitetanic în ultimii cinci ani.[46] În Statele Unite, 95% din arsurile cu care sunt aduși pacienții la spitalele de urgență sunt tratate și apoi ei sunt trimiși acasă; 5% au nevoie de spitalizare.[6] În caz de arsuri majore hrănirea rapidă este importantă.[35] Oxigenarea hiperbarică poate fi folositoare pe lângă tratamentele tradiționale.[47]
Fluide intravenoase[modificare | modificare sursă]
În cazul celor cu o irigare insuficientă a țesuturilor trebuie administrate soluții cristaloide izotonice.[37] La copiii cu arsuri pe mai mult de 10-20% din suprafața corporală și la adulții cu mai mult de 15%, trebuie continuat cu resuscitarea formală a fluidelor și monitorizare.[37][48][49] Aceasta ar trebui începută pe cât posibil înaintea spitalizării la pacienții cu arsuri mai mari de 25%.[48] Formula Parkland poate ajuta la determinarea volumului de fluide intravenoase necesare în primele 24 de ore. Formula se bazează pe suprafața corporală și greutatea pacientului. Jumătate din fluide trebuie administrate în primele 8 ore, iar restul administrat pe parcursul următoarelor 16 ore. Acest interval este calculat din momentul producerii arsurii și nu din cel în care a început resuscitarea. Copiii au nevoie de fluide suplimentare, care să conțină glucoză.[25] În plus, pacienții cu leziuni produse prin inhalare au nevoie de mai multe fluide.[50] În timp ce resuscitarea insuficientă cu fluide poate provoca probleme, supra-dozare poate fi și ea dăunătoare.[51] Formulele servesc doar drept ghid, iar perfuziile trebuie ajustate la un debit urinar de >30 mL/h la adulți sau or >1mL/kg la copii și o tensiunea arterială medie mai mare de 60 mmHg.[25]
În timp ce soluția Ringer este folosită adesea, nu există dovezi că ar fi mai bună ca serul fiziologic.[37] Se pare că fluidele cristaloide sunt la fel de bune ca fluidele coloidale, dar deoarece fluidele coloidale sunt mai scumpe, ele nu sunt recomandate.[52] Transfuziile de sânge sunt rareori necesare.[10] Ele sunt recomandate doar când nivelul de hemoglobină scade sub 60-80 g/L (6-8 g/dL)[53] datorită riscului asociat de a face complicații.[25] Pot fi plasate catetere intravenoase sub pielea arsă dacă este necesar sau poate fi folosită injectarea intraosoasă.[25]
Îngrijirea rănilor[modificare | modificare sursă]
Răcirea rapidă (în primele 30 de minute de la producerea arsurilor) reduce adâncimea arsurilor și durerea, dar este necesară precauție din cauză că răcirea excesivă poate produce hipotermie.[10][37] Ea trebuie executată cu apă rece la circa 10–25 °C și nu cu apă cu gheață, deoarece aceasta din urmă poate provoca leziuni.[8][37] Arsurile chimice pot necesita un lavaj suplimentar.[10] Curățirea cu apă și săpun, eliminarea țesutului mort și aplicarea de alifii/pansamente sunt aspecte importante ale îngrijirii rănilor. Dacă există bășici intacte, nu e clar ce trebuie făcut cu ele. Unele date parțiale sugerează ca ele să fie lăsate intacte. Arsurile de gradul al doilea trebuie reevaluate după două zile.[8]
În tratarea arsurilor de gradul întâi și al doilea, nu prea există date clare pentru a determina ce fel de pansamente trebuie aplicate.[54][55] Este rezonabil ca arsurile de gradul întâi să fie tratate fără pansamente.[8] În timp ce unguentele cu antibiotice sunt adesea recomandate, există prea puține date care susțin utilizarea lor.[56] Sulfadiazina de argint (un antibiotic) nu este recomandată deoarece poate prelungi timpul necesar pentru vindecare.[55] Nu există date suficiente pentru a susține folosirea de unguente care conțin argint[57] sau pentru a susține tratarea leziunilor prin presiune negativă.[58]
Medicație[modificare | modificare sursă]
Arsurile pot fi foarte dureroase, iar pentru managementul durerii sunt disponibile mai multe opțiuni. Printre acestea se numără analgezicele simple cum sunt ibuprofenul, acetaminofenul) și opioidele cum este morfina. Benzodiazepinele pot fi utilizate în plus față de analgezice, pentru a reduce anxietatea .[8] În cursul procesului de vindecare, antihistaminicele, masajul sau stimularea nervoasă transcutanată pot fi folosite pentru a reduce pruritul.[39] Oricum, antihistaminicele sunt eficace în acest scop doar la 20% din pacienți.[59] Există unele date provizorii care susțin utilizarea gabapentinei[39], care poate fi rezonabilă în cazul pacienților a căror stare nu se ameliorează în urma administrării de antihistaminice.[60]
Antibioticele intravenoase sunt recomandate înainte de intervențiile chirurgicale în cazul pacienților cu arsuri pe suprafață mare (>60% din suprafața corporală totală).[61] ghidurile nu recomandau utilizarea lor generală, din cauza preocupărilor cu privire la rezistența la antibiotice[56] și la riscul crescut de infecții fungice.[25] Există însă unele date provizorii care arată că antibioticele pot crește rata de supraviețuire în rândul pacienților cu arsuri grave pe suprafață mare.[56] Nu s-a constatat eficacitatea eritropoietinei în prevenire sau tratarea anemiei la pacienții cu arsuri.[25] În cazul arsurilor provocate de acidul fluorhidric, gluconatul de calciu este un antidot specific și poate fi administrat intravenos și/sau local.[24]
Tratament chirurgical[modificare | modificare sursă]
Plăgile arse care necesită închidere chirurgicală cu grefă de piele sau lambou (de regulă, orice altă arsură decât o arsură de gradul trei de dimensiuni reduse) trebuie abordate cât mai curând posibil.[62] Este posibil ca pentru arsurile care acoperă circumferința membrelor sau a toracelui să fie nevoie de degajarea pielii, procedură denumită escarotomie.[63] Aceasta se realizează pentru a trata sau a preveni afectarea circulației distale sau a ventilației.[63] Nu se știe cu siguranță dacă procedura este utilă în arsurile gâtului sau ale degetelor.[63] Pentru arsurile electrice poate fi nevoie de fasciotomii.[63]
Tratamente alternative[modificare | modificare sursă]
Mierea a fost utilizată încă din antichitate pentru a ajuta la vindecarea plăgilor și poate fi benefică în cazul arsurilor de gradele unu și doi.[64][65] Dovezile cu privire la aloe vera sunt de calitate scăzută.[66] Deși poate contribui la reducerea durerii,[40] iar o analiză din 2007 a constatat dovezi provizorii cu privire la reducerea timpului de vindecare,[67] o analiză ulterioară, din 2012, nu a constatat îmbunătățiri ale vindecării în comparație cu sulfadiazina de argint.[66]
Există dovezi limitate conform cărora vitamina E ajută în privința țesutului cheloid sau cicatriceal.[44] Untul nu este recomandat.[68] În țările cu venituri reduse, până la o treime din arsuri sunt tratate cu mijloace care țin de medicina tradițională, care pot include aplicarea de ouă, noroi, frunze sau balegă de vacă.[18] În unele cazuri, intervențiile chirurgicale sunt limitate din cauza resurselor financiare insuficiente și a indisponibilității.[18] Există alte câteva metode care pot fi utilizate în asociere cu tratamentul medicamentos pentru a reduce durerea și anxietatea provocate de proceduri, printre care: terapia prin realitate virtuală, hipnoza și abordări comportamentale, de exemplu tehnici de distragere.[60]
Prognostic[modificare | modificare sursă]
| Suprafața corporală | Mortalitate |
|---|---|
| <10% | 0,6% |
| 10-20% | 2,9% |
| 20-30% | 8,6% |
| 30-40% | 16% |
| 40-50% | 25% |
| 50-60% | 37% |
| 60-70% | 43% |
| 70-80% | 57% |
| 80-90% | 73% |
| >90% | 85% |
| Inhalare | 23% |
Prognosticul este mai pesimist în cazul pacienților cu arsuri mari, al pacienților vârstnici și al femeilor.[10] De asemenea, prognosticul este influențat de prezența unei leziuni produse prin inhalarea fumului, a altor leziuni semnificative, de exemplu fracturi ale oaselor lungi, și a comorbidităților semnificative (de exemplu boli cardiace, diabet, boli psihice și intenție suicidară).[10] În medie, din numărul total de persoane spitalizate în centrele pentru arși din Statele Unite, 4% mor,[7] iar rezultatul fiecărui pacient depinde de întinderea plăgii arse. De exemplu, rata mortalității pentru pacienții cu arsuri cu suprafață mai mică de 10% din suprafața corporală este de 1%, în timp ce rata mortalității pentru pacienții cu arsuri de peste 90% din suprafața corporală este de 85%.[69] În Afganistan, rar se întâmplă ca persoanele cu arsuri mai mari de 60% din suprafața corporală să supraviețuiască.[7] Scorul Baux era folosit în trecut pentru a stabili prognosticul arsurilor majore; totuși, datorită îngrijirilor mai bune, nu mai este foarte exact.[25] Scorul se obține prin adunarea suprafeței arsurii (% din suprafața corporală) cu vârsta persoanei, suma reprezentând, mai mult sau mai puțin exact, riscul de deces.[25]
Prevenție[modificare | modificare sursă]
Se consideră că aproape jumătate din arsurile din trecut ar fi putut fi prevenite.[1] Programele de prevenție a arsurilor au scăzut semnificativ ponderea arsurilor severe.[8] Măsurile de prevenție includ: limitarea temperaturii apei calde, alarme de fum, sisteme de stropire în caz de incendii, construcția corespunzătoare a clădirilor și îmbrăcăminte rezistentă la foc.[1] Experții recomandă setarea încălzitoarelor de apă la sub 48,8 °C.[7] Alte măsuri pentru a preveni opăririle includ folosirea unui termometru pentru a măsura temperatura apei de baie și protecție contra stropirii de către aragaze.[8] În timp ce efectul reglementării artificiilor este neclar, ar exista unele dovezi parțiale despre beneficiile acesteia[70] prin recomandări care includ limitarea vânzărilor de artificii către copii.[7]
Referințe[modificare | modificare sursă]
- ^ a b c d e f g h Herndon D (ed.). „Chapter 4: Prevention of Burn Injuries”. Total burn care (ed. 4th). Edinburgh: Saunders. p. 46. ISBN 978-1-4377-2786-9.
- ^ a b c d e f g h i Herndon D (ed.). „Chapter 1: A Brief History of Acute Burn Care Management”. Total burn care (ed. 4th). Edinburgh: Saunders. p. 1. ISBN 978-1-4377-2786-9.
- ^ a b Song, David. Plastic surgery (ed. 3rd ed.). Edinburgh: Saunders. p. 393.e1. ISBN 9781455710553.
- ^ Wylock, Paul (). The life and times of Guillaume Dupuytren, 1777-1835. Brussels: Brussels University Press. p. 60. ISBN 9789054875727.
- ^ „WHO Disease and injury country estimates”. World Health Organization. 2009. Accesat în Nov. 11, 2009. Verificați datele pentru:
|access-date=(ajutor) - ^ a b c d e f g h i j k l m n Peck, MD (2011 Nov). „Epidemiology of burns throughout the world. Part I: Distribution and risk factors”. Burns : journal of the International Society for Burn Injuries. 37 (7): 1087–100. doi:10.1016/j.burns.2011.06.005. PMID 21802856. Verificați datele pentru:
|date=(ajutor) - ^ a b c d e f g h i j k l m Herndon D (ed.). „Chapter 3: Epidemiological, Demographic, and Outcome Characteristics of Burn Injury”. Total burn care (ed. 4th). Edinburgh: Saunders. p. 23. ISBN 978-1-4377-2786-9.
- ^ a b c d e f g h Marx, John (). „Chapter 60: Thermal Burns”. Rosen's emergency medicine : concepts and clinical practice (ed. 7th). Philadelphia: Mosby/Elsevier. ISBN 978-0-323-05472-0.
- ^ a b „Burn Incidence and Treatment in the United States: 2012 Fact Sheet”. American Burn Association. . Accesat în .
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah ai aj ak al am an ao ap Tintinalli, Judith E. (). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. pp. 1374–1386. ISBN 0-07-148480-9.
- ^ Edlich, RF (). „Modern concepts of treatment and prevention of electrical burns”. Journal of long-term effects of medical implants. 15 (5): 511–32. PMID 16218900.
- ^ a b c d e f g Marx, John (). „Chapter 140: Electrical and Lightning Injuries”. Rosen's emergency medicine : concepts and clinical practice (ed. 7th). Philadelphia: Mosby/Elsevier. ISBN 0-323-05472-2.
- ^ a b c d Peck, MD (2012 Aug). „Epidemiology of burns throughout the World. Part II: intentional burns in adults”. Burns : journal of the International Society for Burn Injuries. 38 (5): 630–7. PMID 22325849. Verificați datele pentru:
|date=(ajutor) - ^ a b c Ahuja, RB (2004 Aug 21). „Burns in the developing world and burn disasters”. BMJ (Clinical research ed.). 329 (7463): 447–9. PMID 15321905. Verificați datele pentru:
|date=(ajutor) - ^ Gupta (). Textbook of Surgery. Jaypee Brothers Publishers. p. 42. ISBN 978-81-7179-965-7.
- ^ Kowalski, Caroline Bunker Rosdahl, Mary T. (). Textbook of basic nursing (ed. 9th). Philadelphia: Lippincott Williams & Wilkins. p. 1109. ISBN 978-0-7817-6521-3.
- ^ National Burn Repository Pg. i
- ^ a b c Forjuoh, SN (2006 Aug). „Burns in low-and middle-income countries: a review of available literature on descriptive epidemiology, risk factors, treatment, and prevention”. Burns : journal of the International Society for Burn Injuries. 32 (5): 529–37. PMID 16777340. Verificați datele pentru:
|date=(ajutor) - ^ Murphy, Catherine; Gardiner, Mark; Sarah Eisen, ed. (). Training in paediatrics : the essential curriculum. Oxford: Oxford University Press. p. 36. ISBN 978-0-19-922773-0.
- ^ a b c d Maguire, S (2008 Dec). „A systematic review of the features that indicate intentional scalds in children”. Burns : journal of the International Society for Burn Injuries. 34 (8): 1072–81. PMID 18538478. Verificați datele pentru:
|date=(ajutor) - ^ Peden, Margie (). World report on child injury prevention. Geneva, Switzerland: World Health Organization. p. 86. ISBN 978-92-4-156357-4.
- ^ World Health Organization. „World report on child injury prevention” (PDF).
- ^ a b Hardwicke, J (2012 May). „Chemical burns--an historical comparison and review of the literature”. Burns : journal of the International Society for Burn Injuries. 38 (3): 383–7. PMID 22037150. Verificați datele pentru:
|date=(ajutor) - ^ a b Makarovsky, I (2008 May). „Hydrogen fluoride--the protoplasmic poison”. The Israel Medical Association journal : IMAJ. 10 (5): 381–5. PMID 18605366. Verificați datele pentru:
|date=(ajutor) - ^ a b c d e f g h i j k l m n o p q r s Brunicardi, Charles (). „Chapter 8: Burns”. Schwartz's principles of surgery (ed. 9th). New York: McGraw-Hill, Medical Pub. Division. ISBN 978-0-07-154769-7.
- ^ Edlich, RF (). „Modern concepts of treatment and prevention of lightning injuries”. Journal of long-term effects of medical implants. 15 (2): 185–96. PMID 15777170.
- ^ Prahlow, Joseph (). Forensic pathology for police, death investigators, and forensic scientists. Totowa, N.J.: Humana. p. 485. ISBN 978-1-59745-404-9.
- ^ Kearns RD, Cairns CB, Holmes JH, Rich PB, Cairns BA (). „Thermal burn care: a review of best practices. What should prehospital providers do for these patients?”. EMS World. 42 (1): 43–51. PMID 23393776.
- ^ Balk, SJ (2011 Mar). „Ultraviolet radiation: a hazard to children and adolescents”. Pediatrics. 127 (3): e791–817. PMID 21357345. Verificați datele pentru:
|date=(ajutor) - ^ a b c Marx, John (). „Chapter 144: Radiation Injuries”. Rosen's emergency medicine : concepts and clinical practice (ed. 7th). Philadelphia: Mosby/Elsevier. ISBN 0-323-05472-2.
- ^ a b Krieger, John (). Clinical environmental health and toxic exposures (ed. 2nd). Philadelphia, Pa. [u.a.]: Lippincott Williams & Wilkins. p. 205. ISBN 978-0-683-08027-8.
- ^ a b Herndon D (ed.). „Chapter 61: Intential burn injuries”. Total burn care (ed. 4th). Edinburgh: Saunders. p. 689-698. ISBN 978-1-4377-2786-9.
- ^ Jutla, RK (2004 Mar-Apr). „Love burns: An essay about bride burning in India”. The Journal of burn care & rehabilitation. 25 (2): 165–70. PMID 15091143. Verificați datele pentru:
|date=(ajutor) - ^ Peden, Margie (). World report on child injury prevention. Geneva, Switzerland: World Health Organization. p. 82. ISBN 978-92-4-156357-4.
- ^ a b c d e Rojas Y, Finnerty CC, Radhakrishnan RS, Herndon DN (). „Burns: an update on current pharmacotherapy”. Expert Opin Pharmacother. 13 (17): 2485–94. doi:10.1517/14656566.2012.738195. PMC 3576016
 . PMID 23121414.
. PMID 23121414.
- ^ Hannon, Ruth (). Porth pathophysiology : concepts of altered health states (ed. 1st Canadian). Philadelphia, PA: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 1516. ISBN 978-1-60547-781-7.
- ^ a b c d e f g h i j k l m Granger, Joyce (). „An Evidence-Based Approach to Pediatric Burns”. Pediatric Emergency Medicine Practice. 6 (1).
- ^ a b c d e f g h i j Herndon D (ed.). „Chapter 10: Evaluation of the burn wound: management decisions”. Total burn care (ed. 4th). Edinburgh: Saunders. p. 127. ISBN 978-1-4377-2786-9.
- ^ a b c Goutos, I (2009 Mar-Apr). „Pruritus in burns: review article”. Journal of burn care & research : official publication of the American Burn Association. 30 (2): 221–8. PMID 19165110. Verificați datele pentru:
|date=(ajutor) - ^ a b Lloyd, EC (2012 Jan 1). „Outpatient burns: prevention and care”. American family physician. 85 (1): 25–32. PMID 22230304. Verificați datele pentru:
|date=(ajutor) - ^ Buttaro, Terry (). Primary Care: A Collaborative Practice. Elsevier Health Sciences. p. 236. ISBN 978-0-323-07585-5.
- ^ a b c d Garmel, edited by S.V. Mahadevan, Gus M. (). An introduction to clinical emergency medicine (ed. 2nd). Cambridge: Cambridge University Press. pp. 216–219. ISBN 978-0-521-74776-9.
- ^ Young, Christopher King, Fred M. Henretig, ed. (). Textbook of pediatric emergency procedures (ed. 2nd). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 1077. ISBN 978-0-7817-5386-9.
- ^ a b Juckett, G (2009 Aug 1). „Management of keloids and hypertrophic scars”. American family physician. 80 (3): 253–60. PMID 19621835. Verificați datele pentru:
|date=(ajutor) - ^ a b Roberts, edited by Michael C. (). Handbook of pediatric psychology (ed. 4th). New York: Guilford. p. 421. ISBN 978-1-60918-175-8.
- ^ Klingensmith M, ed. (). The Washington manual of surgery (ed. 5th). Philadelphia, Pa.: Lippincott Williams & Wilkins. p. 422. ISBN 978-0-7817-7447-5.
- ^ Cianci, P (2013 Jan-Feb). „Adjunctive hyperbaric oxygen therapy in the treatment of thermal burns”. Undersea & hyperbaric medicine : journal of the Undersea and Hyperbaric Medical Society, Inc. 40 (1): 89–108. PMID 23397872. Verificați datele pentru:
|date=(ajutor) - ^ a b Enoch, S (2009 Apr 8). „Emergency and early management of burns and scalds”. BMJ (Clinical research ed.). 338: b1037. PMID 19357185. Verificați datele pentru:
|date=(ajutor) - ^ Hettiaratchy, S (2004 Jul 10). „Initial management of a major burn: II--assessment and resuscitation”. BMJ (Clinical research ed.). 329 (7457): 101–3. PMID 15242917. Verificați datele pentru:
|date=(ajutor) - ^ Jeschke, Marc (). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 77. ISBN 978-3-7091-0348-7.
- ^ Endorf, FW (2011 Dec). „Burn management”. Current opinion in critical care. 17 (6): 601–5. PMID 21986459. Verificați datele pentru:
|date=(ajutor) - ^ Perel, P (2012 Jun 13). Perel, Pablo, ed. „Colloids versus crystalloids for fluid resuscitation in critically ill patients”. Cochrane database of systematic reviews (Online). 6: CD000567. doi:10.1002/14651858.CD000567.pub5. PMID 22696320. Verificați datele pentru:
|date=(ajutor) - ^ Curinga, G (2011 Aug). „Red blood cell transfusion following burn”. Burns : journal of the International Society for Burn Injuries. 37 (5): 742–52. PMID 21367529. Verificați datele pentru:
|date=(ajutor) - ^ Wasiak, J (2013 Mar 28). „Dressings for superficial and partial thickness burns”. Cochrane database of systematic reviews (Online). 3: CD002106. PMID 23543513. Verificați datele pentru:
|date=(ajutor) - ^ a b Wasiak J, Cleland H, Campbell F (). Wasiak, Jason, ed. „Dressings for superficial and partial thickness burns”. Cochrane Database Syst Rev (4): CD002106. doi:10.1002/14651858.CD002106.pub3. PMID 18843629.
- ^ a b c Avni T, Levcovich A, Ad-El DD, Leibovici L, Paul M (). „Prophylactic antibiotics for burns patients: systematic review and meta-analysis”. BMJ. 340: c241. doi:10.1136/bmj.c241. PMC 2822136
 . PMID 20156911.
. PMID 20156911.
- ^ Storm-Versloot, MN (2010 Mar 17). Storm-Versloot, Marja N, ed. „Topical silver for preventing wound infection”. Cochrane database of systematic reviews (Online) (3): CD006478. doi:10.1002/14651858.CD006478.pub2. PMID 20238345. Verificați datele pentru:
|date=(ajutor) - ^ Dumville, JC (2012 Dec 12). „Negative pressure wound therapy for partial-thickness burns”. Cochrane database of systematic reviews (Online). 12: CD006215. PMID 23235626. Verificați datele pentru:
|date=(ajutor) - ^ Zachariah, JR (2012 Aug). „Post burn pruritus--a review of current treatment options”. Burns : journal of the International Society for Burn Injuries. 38 (5): 621–9. PMID 22244605. Verificați datele pentru:
|date=(ajutor) - ^ a b Herndon D (ed.). „Chapter 64: Management of pain and other discomforts in burned patients”. Total burn care (ed. 4th). Edinburgh: Saunders. p. 726. ISBN 978-1-4377-2786-9.
- ^ Herndon D (ed.). „Chapter 31: Etiology and prevention of multisystem organ failure”. Total burn care (ed. 4th). Edinburgh: Saunders. p. 664. ISBN 978-1-4377-2786-9.
- ^ Jeschke, Marc (). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 266. ISBN 978-3-7091-0348-7.
- ^ a b c d Orgill, DP (2009 Sep-Oct). „Escharotomy and decompressive therapies in burns”. Journal of burn care & research : official publication of the American Burn Association. 30 (5): 759–68. PMID 19692906. Verificați datele pentru:
|date=(ajutor) - ^ Jull AB, Rodgers A, Walker N (). Jull, Andrew B, ed. „Honey as a topical treatment for wounds”. Cochrane Database Syst Rev (4): CD005083. doi:10.1002/14651858.CD005083.pub2. PMID 18843679.
- ^ Wijesinghe, M (2009 May 22). „Honey in the treatment of burns: a systematic review and meta-analysis of its efficacy”. The New Zealand medical journal. 122 (1295): 47–60. PMID 19648986. Verificați datele pentru:
|date=(ajutor) - ^ a b Dat, AD (2012 Feb 15). „Aloe vera for treating acute and chronic wounds”. Cochrane database of systematic reviews (Online). 2: CD008762. PMID 22336851. Verificați datele pentru:
|date=(ajutor) - ^ Maenthaisong, R (2007 Sep). „The efficacy of aloe vera used for burn wound healing: a systematic review”. Burns : journal of the International Society for Burn Injuries. 33 (6): 713–8. PMID 17499928. Verificați datele pentru:
|date=(ajutor) - ^ Cox, Carol Turkington, Jeffrey S. Dover ; medical illustrations, Birck (). The encyclopedia of skin and skin disorders (ed. 3rd ed.). New York, NY: Facts on File. p. 64. ISBN 9780816075096.
- ^ a b National Burn Repository, Pg. 10
- ^ Jeschke, Marc (). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 46. ISBN 978-3-7091-0348-7.
- Note
- National Burn Repository (PDF). American Burn Association. . Arhivat din original (PDF) la . Accesat în .



